Lastele mõeldud palavikuvastaseid ravimeid määrab lastearst. Kuid palavikuga on hädaolukordi, kus lapsele tuleb kohe rohtu anda. Siis võtavad vanemad vastutuse ja kasutavad palavikuvastaseid ravimeid. Mida on lubatud imikutele anda? Kuidas saate vanematel lastel temperatuuri alandada? Millised on kõige ohutumad ravimid?
Praeguseks on lõviosa vastsündinute patoloogiatest provotseeritud just emakasisene infektsioon. Kuid kõige kahetsusväärsem on see, et selline nakatumine põhjustab sageli tõsiseid probleeme lapse tervisega ja isegi puude või lapse surma. Õigeaegne ravi aitab vältida tõsiseid tagajärgi.
Sageli ema juures, kes juhib tervislik pilt elu, väldib mis tahes kahjulik mõju, sünnib laps tõsiste patoloogiatega. Miks? Arstid omistavad selle madalale immuunsusele - see väheneb igal juhul raseduse ajal. Keha halva reaktsioonivõime taustal peidetud nakkushaigused... Sagedamini täheldatakse sellist pilti naisel raseduse esimesel kolmel kuul.
Mis täpselt võib vastsündinud last ohustada? Tänapäeval on lootele kõige ohtlikumad viirused:
- Punetised
- Tsütomegaloviirus.
- B-hepatiit.
- Tuulerõuged.
- Herpes.
- Süüfilise, tuberkuloosi, listerioosi bakterid.
Kõige lihtsamate kuningriigi äärmiselt ohtlik esindaja on toksoplasma.
Vaatleme üksikasjalikumalt kõiki neid ja vastsündinute emakasisese infektsiooni tagajärgi.
Punetised
Mis puutub sellesse viirusesse, siis see põhjustab harva tõsised patoloogiad täiskasvanul, kuid emakas olevale vormimata lapsele on see väga ohtlik. Suurim oht lapsele on see, kui ta on nakatunud kuni 4 kuud.
Lapseootel ema võib sellesse viirusesse nakatuda õhus levivate tilkade kaudu. Kui loode nakatub, võivad lapsel tekkida tüsistused:
- Silmakahjustus.
- Aju alaareng.
- Meningiit (st aju limaskesta põletik).
- Kardiovaskulaarsüsteemi patoloogia.
- Kaasasündinud kurtus.
- Maksa suurenemine.
- Intradermaalne hemorraagia.
- Põrna suurenemine.
- Kopsupõletik.
- Surnult sünd.
- Raseduse katkemine.
Lapse üsas olles on teda võimatu ravida. Seetõttu tasub immuunsust kontrollida selle viiruse antikehade olemasolu suhtes mõne teise viiruse vastu ettevalmistav etapp raseduse ajal ja selle ajal.
Kui ema pole punetiste vastu immuunne, siis tasub end vaktsineerida juba lapse eostamist planeerides.
Tsütomegaloviirus
CMV leviku peamine viis on seksuaalne. Samuti on võimalus nakatuda sülje, vere kaudu. See viirus rändab lapsele ainult platsenta kaudu. Ja see on raseduse viimastel kuudel nakatumise korral lootele väga ohtlik.
Emakasisese CMV infektsiooni võimalikud patoloogiad:
- Kuulmiskahjustus või selle puudumine.
- Hüdrotsefaalia (liigne vedelik, mis surub aju) ja mikrotsefaalia.
- Maksa ja põrna suuruse suurenemine.
- Kopsupõletik.
- Pimedus.
- Surnult sünd.
- Raseduse katkemine.
Emakasisese infektsiooni tagajärjed vastsündinutel sõltuvad infektsiooni astmest: raskete kahjustuste korral on prognoos ebasoodne - 30% lastest sureb esimesel eluaastal. Kui vältida tõsist nakatumist, on sünnituse tõenäosus suur. terve laps.
AIDSi viirus
Praeguseks on arstid taganud, et HIV-nakkusega ema saab täielikult sünnitada terve beebi... Siiski on loote nakatumise oht.
Kaasasündinud HIV-nakkusega lastel on väga nõrk immuunsus ja ilma korraliku ravita ei ela nad kuni aasta. Neid ei tapa mitte HIV ise, vaid kaasnevad infektsioonid. Seetõttu on väga oluline raseda naise haigus õigeaegselt tuvastada ja ravi alustada.
B-hepatiit
Seda haigust põhjustav viirus võib sattuda ema kehasse seksuaalse kontakti või vere kaudu. See läbib vabalt platsentat lapsele.
B -hepatiidi viiruse põhjustatud tüsistused vastsündinutel:
- Maksahaigused.
- Vaimse ja füüsilise arengu pidurdumine.
- Rasedus või surnult sünd.
Tuleb meeles pidada, et sümptomite puudumisel rasedal naisel kandub haigus edasi lapsele.
Tuulerõuged
Näib, et see on kahjutu haigus, mis peaaegu kõigil meist on lapsepõlves olnud. Aga tuulerõuged võivad provotseerida raskete tüsistuste teket, kui rase naine nendega nakatub. Eriti suur on risk haiguse ülekandmisel kolmandal trimestril.
Emakasisene infektsioon tuulerõuged ähvardavad:
- Iseloomulik lööve.
- Pimedus (nägemisnärvi atroofia tõttu).
- Jäsemete vähearenenud.
- Kopsude põletik.
- Kesknärvisüsteemi alaareng.
Ülaltoodud patoloogiaid nimetatakse kaasasündinud tuulerõugete sündroomiks. Naine võib tuulerõugeid saada õhu kaudu nakatumise teel.
Kui ühel ajal oli lapseootel emal juba tuulerõuged, siis kokkupuutel inimesega, kellel on kõik sümptomid, kannab ta lapsele immunoglobuliinid - loob passiivse immuunsuse.
Herpes
Ema sugulisel teel omandatud herpesviirus kandub lapsele üle, kui see läbib sünnikanali.
Selle haiguse tagajärjed:
- Iseloomulik lööve.
- Suurenenud kehatemperatuur.
- Kopsupõletik.
- Naha kollasus.
- Kaasasündinud silmade väärarengud.
- Aju patoloogia.
- Rasedus ja surnult sünd.
Herpesviirus kannab suurt ohtu tsentraalsele närvisüsteem beebi. Kui aju on kahjustatud, siis arenevad meningiit, entsefaliit, vesipea jne.. Sellistel lastel on suurem risk haigestuda ajuhalvatusse. Kaasasündinud herpesinfektsioon ei ilmne sel juhul kohe, vaid kuskil kuu aja pärast.
Seda viirust iseloomustab ka transplatsentaarne levik.
süüfilis
Kui rase naine on nakatunud süüfilisega, on maksimaalne tõenäosus, et ka loode nakatub. Tulevane ema võib haigestuda ainult seksuaalse kontakti kaudu. Kui te ei hakka kohe ravi alustama, kui ilmub tugev šanks (süüfilise esimene etapp), võivad lapsele tekkida järgmised tagajärjed:
- Vaimse ja füüsilise arengu hilinemine.
- Naha kollasus.
- Lööve.
- Kõrva silmamunade patoloogia, mille tagajärjel - kurtus ja pimedus.
- Jäsemete alaareng.
- Hammaste pisikute lüüasaamine.
- Enneaegne sünnitus, surnult sünd.
Isegi puudumisel selged märgid süüfilis, võib naine nakatuda lootesse, seega on ema tervise kontroll nii raseduse planeerimisel kui ka selle kõikidel etappidel kohustuslik.
Tuberkuloos
Üks lapsele ohtlikumaid nakkusi on tuberkuloosi tekitaja. Kui ema oli tuberkuloosihaige juba enne rasedust, on võimalus terve lapse kandmiseks ja sünnitamiseks ainult arstide hoolika järelevalve all. Paljud tuberkuloosi vormid ja selle kombinatsioon teiste haigustega on meditsiinilistel põhjustel raseduse katkemise põhjuseks.
Kui naine nakatub raseduse ajal (tuberkuloos levib õhus olevate tilkade kaudu), on võimalus sünnitada juba tuberkuloosiga haige laps.
Listerioos
Listerioosiga võib rasedal tekkida madala kvaliteediga liha- ja piimatooteid, pesemata köögivilju ja määrdunud käed pärast kokkupuudet loomadega. Kui ema jaoks võib listeria nakatumine mööduda märkamatult või väikeste soolehäiretega, siis platsentasse tungides põhjustab see bakter lapsel mitmeid tüsistusi:
- Lööve, abstsessid nahal.
- Sepsis.
- Ajukahjustused.
- Enneaegne sünnitus ja surnultsünd.
Sellise infektsiooni vastsündinutel ilmnemisel on prognoos pettumus (umbes 40% beebidest jääb ellu).
Toksoplasmoos
Toksoplasmoosi tagajärjed rasedatel naistel:
- Ajukahjustus (meningiit, entsefaliit, vesipea).
- Pimedus.
- Hepatomegaalia, splenomegaalia.
- Vaimse ja füüsilise arengu hilinemine.
- Enneaegne sünnitus, spontaanne abort, raseduse katkemine.
Neid nakkusi on lihtne vältida – piisab, kui suhtuda vastutustundlikult seksuaalpartnerite valikusse, säilitada oma immuunsus ja käia regulaarselt arsti juures raseduse planeerimise ajal ja kogu rasedusperioodi vältel. Õigeaegselt läbitud testid aitavad vältida selliste kohutavate tagajärgede teket.
Sünnist pärit puuet seostatakse eelkõige viiruse edasikandumisega emalt lapsele raseduse ajal. Samuti põhjustab sama põhjus laste raseduse katkemist või surma nende esimestel elupäevadel. Vastsündinute emakasisesel infektsioonil on märkimisväärsed tagajärjed, kuna haigus võib muuta loote arenguprotsessi. V viimastel aegadel isegi kl terve naine et ei ole halbu harjumusi ja kroonilised haigused, sünnib ebatervislik laps. See nähtus on tingitud asjaolust, et raseduse ajal toimub keha tõsine ümberkorraldamine ja see nõrgestab oluliselt naise immuunsust, mille tagajärjel hakkavad kehas arenema viirused, mis on passiivses faasis. See protsess on eriti ohtlik 1. trimestril, loote sünni ajal. Mõelge kõigile vastsündinutel emakasisese infektsiooni avaldumise tunnustele ja keha sellise arengu kõigile tunnustele.
Vaadeldavat probleemi on uuritud viimase paarikümne aasta jooksul. See on tingitud asjaolust, et probleem on viimasel ajal üsna tavaline. IUI olulised punktid hõlmavad järgmisi punkte:
- Kui ema kehas on varjatud infektsioon, siis 10% juhtudest kandub see edasi lootele.
- 0,5%-l sündinud lastest esineb mingisuguseid sümptomeid.
- Hoolimata aktsepteeritud veendumusest, et nakkus peab emalt lapsele üle minema, pole see nii. Teatud tüüpi nakkused ei kandu emalt lapsele.
- Paljud infektsioonid ema kehas praktiliselt ei ilmu. Kuid lootel või sündinud laps võib esineda tõsisemaid rikkumisi. Vastsündinud lapsel ilmnevad sümptomid peaaegu esimestel sünnipäevadel.
- Probleemi tõenäosuse kõrvaldamiseks tuleks õigeaegselt läbi viia uuring. Teisisõnu, rasedust planeerides peaksite läbima täieliku läbivaatuse. Kui rasedus oli planeerimata, tuleks esialgses etapis läbi viia uuring.
- Kaasaegne ravi võib vähendada viiruse ülekandumise tõenäosust emalt lootele peaaegu 100%.
Arstid uurivad rasedaid naisi, et välistada loote arenguhäirete tõenäosus. Siiski tuleb meeles pidada, et just emakasisene infektsioon põhjustab kõige silmatorkavamaid sümptomeid pärast sündi tekkivad tagajärjed.
Kuidas loote infektsioon tekib?
Infektsiooni edasikandmiseks on mitu võimalust. Need sisaldavad:
Eelnimetatud küsimusi tuleks meeles pidada, kui mõelda, kuidas haigused võivad emalt lapsele edasi kanduda.
Põhjustavad ained
Peaaegu kõik viirused võivad kanduda emalt lapsele. Kuid ainult vähesed ei avalda tugevat mõju lootele. Siiski on rühm, kellel on tugev mõju, see tähendab, et muutused muutuvad pöördumatuks ja põhjustavad tõsiseid kõrvalekaldeid. Kuid viirused, mis põhjustavad ARVI arengut, ei kandu emalt lapsele. Ainus probleem, mida ARVI põhjustab, on tõsine kehatemperatuuri tõus, mis võib lootele kahjustada. Seetõttu tuleks raseduse planeerimisel testimisel arvesse võtta kõiki infektsioone. Isegi kahjutud infektsioonid lastel võivad põhjustada tõsiseid sümptomeid.
Mis tagajärjed?
Lapse emakasisene infektsioon võib areneda järgmiselt:
- Ägedate sümptomite ilmnemisega.
- Krooniliste sümptomite ilmnemine.
Kõik sõltub sellest, milliseid nakkusi edastatakse. Ägeda vormi iseloomustab šokk, raske sepsis, kopsupõletik. Sellised probleemid ilmnevad peaaegu kohe, laps hakkab halvasti sööma, magama, aktiivsus väheneb. Ema keha sees leviv infektsioon ei pruugi aga pikka aega ilmneda.
Probleemi krooniline ilming, kui nakkus on raseduse ajal möödas, on üsna tavaline. Terviseprobleemid tekivad esimestel eluaastatel, sisse edasine laps kannatab sümptomite järkjärgulise avaldumise all.
Kuidas sümptomid ilmnevad?
Nakkuse ülekandumise korral emalt lootele ei pruugi ilmneda mitte ainult kõrvalekalded. Esineb nurisünnitusi, sünnieelset loote surma, surnult sündimist ja rasedust sureb ehk loote areng lakkab. Kui infektsioon kandub lootele raseduse ajal, võivad ilmneda järgmised sümptomid:

Sümptomid ilmnevad aktiivse faasi algusega. Pealegi võivad need avalduda nii emas kui ka lapses.
Kas nakkuse kestus mõjutab?
Laste emakasisene infektsioon põhjustab üsna palju terviseprobleeme. Tuleb meeles pidada, et loote nakatumine on ohtlik igal raseduse etapil. Samal ajal juhime tähelepanu järgmistele punktidele:
- Esimesel trimestril on mõned viirused tervisele väga ohtlikud. Näiteks on punetiste viirus.
- Mõned patogeenid on nakatumisel ohtlikumad viimased päevad enne sünnitust. Näiteks on tuulerõuged.
- Varajane infektsioon põhjustab enamikul juhtudel raseduse katkemist, loote raskeid füsioloogilisi kõrvalekaldeid.
- Hilist nakatumist võib iseloomustada sellega, et vastsündinul ilmnevad sümptomid, mis oluliselt halvendavad elukvaliteeti.
Riski määra kindlakstegemiseks ja sümptomite avaldumiseks tulevikus tehakse sageli ultraheliuuring, samuti tehakse vereanalüüs. Alles pärast infektsiooni tüübi kindlaksmääramist saab määrata õige ravi.
Riskirühm
Reeglina on kergem haigust ennetada kui tekkivaid sümptomeid ravida. Pange tähele järgmist riskirühma:
- Tervishoiutöötajad puutuvad kogu töö ajal kokku nakkustega. Sellepärast tuleb meeles pidada, et naised peaksid probleemi tuvastamiseks perioodiliselt läbima kontrolli.
- Naised, kellel on laps koolieas on samuti ohus. Koolid on avalik koht, kus lapsed võivad nakatuda ja saada selle kandjateks.
- Ka lasteaia-, kooli- ja vallatöötajad on muutumas haiguste kandjateks.
- Samuti on ohus rasedad naised, kellel on kroonilised põletikulised haigused.
- Samuti on ohus naised, kes on varem sünnitanud ja haigusetekitaja oma lapsele edasi kandnud.
- Juhul, kui loote surm toimus varem, samuti defekti tekkimine.
- Väljavalamine lootevesi tähtajast varem.
Ülaltoodud punkte tuleks arvesse võtta, et välistada keha nakatumise võimalus enne rasedust.
Millised on ema nakkuse tunnused?
On üsna palju märke, et naisel on infektsioon, mis on aktiivses või passiivses faasis. Need hõlmavad järgmist.
- Kehatemperatuuri märkimisväärne tõus. Tuleb meeles pidada, et rasedus ei põhjusta kehatemperatuuri tõusu. Palavik on märk sellest, et immuunsüsteem võitleb infektsiooniga. Seetõttu tuleb meeles pidada, et kehatemperatuuri märkimisväärne tõus on haiguse alguse peamine sümptom.
- Suurenenud lümfisõlm viitab ka probleemile.
- Tõsine õhupuudus, köha, valu rinnus ja paljud muud punktid näitavad, et kehas on viirus.
- Konjunktiviit, vesised silmad, nohu on veel üks märk sellest, et naisel on olulisi terviseprobleeme.
- Liigeste turse viitab põletikule organismis.
Reeglina viitavad ülaltoodud märgid allergiate, mittenakkushaiguste, ohtlikud infektsioonid... Kõik muudatused peaksid viima arsti poole pöördumiseni. Arstid jälgivad raseduse ajal emakasisese infektsiooni pikka aega.
CMV
Kaaludes, mis võib raseduse kulgu muuta, tuleb arvestada CMV esinemise võimalusega rasedal naisel. Mis on CMV? See patogeen kuulub herpesviiruste rühma, mis levib tavaliselt sugulisel teel või vere kaudu. Mõnel juhul on võimalus, et patogeeni edasikandumine toimub majapidamises kontakti kaudu. Seda viirust ei saa sünnituseelselt edasi anda.
Uuringute kohaselt puutuvad peaaegu pooled Euroopa naistest ühe korra elus kokku kõnealuse viirusega. Isegi kui viirus ei ole aktiivses faasis, võib see loodet oluliselt kahjustada. CMV mõjutab enamikul juhtudel loodet kolmandal semestril, kuid kui nakatuda esimesel semestril, on tagajärjed raskemad. Läbiviidud uuringute kohaselt on lapse nakatumise oht 30-40% ja 90% juhtudest ei ilmne sümptomid mingil viisil. Suurt tähelepanu pööratakse loote emakasisesele infektsioonile, kuna 10% vastsündinutel on palju sümptomeid.
Vaatamata väikesele infektsiooniprotsendile ja sümptomite avaldumisele võib probleemi tunnusteks nimetada järgmist loetelu:
- Raseduse katkemine toimub siis, kui loode nakatub esimesel trimestril.
- Madal sünnikaal või düstroofia.
- Märkimisväärne kuulmislangus või kaasasündinud kurtus.
- Aju arengu halvenemine.
- Vedeliku kogunemine ajus.
- Kopsupõletiku areng.
- Maksa ja põrna kahjustus.
- Pimedus erineva manifestatsiooniastmega.
- Lapse arengu hilinemine.
Kui esineb sümptomite kombinatsioon, siis laps sureb esimestel elukuudel. Paljudel inimestel tekivad eraldi kõrvalekalded: kurtus, pimedus, vaimne alaareng. Kuid sümptomeid ei väljenda alati terviseprobleemid, kuna viirus ei pruugi edasi kanduda. Tõhusad abinõud viiruse eemaldamist vastsündinu kehast praktiliselt ei toimu. On ravimeid, mis võivad märkimisväärselt leevendada silmakahjustuse või kopsupõletiku sümptomeid. Paljud arstid väidavad, et CMV areng ei ole raseduse katkestamise põhjus, kuna õige ravi korral on suur tõenäosus saada täiesti terve laps.
HSV
Kõige tavalisem on herpes simplex viirus. Kui see levib sugulisel teel, on tõenäoline, et lapsel on herpesinfektsioon. Tuleb meeles pidada, et esimese 28 päeva jooksul pärast sündi võivad ilmneda kõnealuse haiguse sümptomid. Sageli tekib infektsioon ajal, mil laps läbib sünnikanali.
Tagajärjed lapsele ravi õigeaegse määramise korral, kui emal on herpesviirus, on järgmised:
- Raseduse katkemine.
- Söögiisu halveneb oluliselt, tekib palavik.
- Kopsupõletik.
- Silmakahjustus.
- Iseloomuliku lööbe ilmnemine kehal.
- Teatud määral ajukahjustus.
Enamik raske olukord võib nimetada juhtumit, kui kõik sümptomid hakkavad ilmnema 4.-7. elupäeval pärast sündi. Kui lapse elundite kahjustus möödub, on võimalus, et ta sureb šokist. Viirus nakatab sageli aju, põhjustades olulisi muutusi. Seetõttu esineb lastel kaasasündinud hepatiidiviiruse tõttu kaasasündinud puue üsna sageli. Siiski tuleb meeles pidada, et viirus on üsna ohtlik, kuid sageli ei kandu see lapsele sündides edasi. Enamik lihtne vorm manifestatsioon on nahahaiguste ja silmakahjustuste ilmnemine.
Sageli toimub ravi 3. trimestril spetsiaalsete viirusevastaste ravimitega. Seetõttu tuleks kindlasti arstiga nõu pidada. Herpes võib ilmneda teatud lööbe ilmnemisel suguelunditel ja raseduse ajal kandub haigus edasi. Sümptomite väljendunud ilmingu korral võivad arstid määrata keisrilõike.
Kokkuvõtteks märgime, et raseduse planeerimisel peaksite läbima põhjaliku uuringu, et tuvastada varjatud kroonilised haigused ja viirusnakkused. Rasedust saab planeerida alles pärast ravi, sest vastasel juhul võib laps väga areneda tõsiseid probleeme viib puude tekkimiseni. Kui probleem tuvastati juba raseduse ajal, siis määratakse kindel ravikuur, mis välistab viiruse emalt lapsele edasikandumise tõenäosuse. Siiski on võimalus, et arst soovitab raseduse katkestada tõsise viiruse tekkimise tõttu ema kehas. Ärge unustage, et mõned nakkused raseduse ajal on väga -väga ohtlikud.
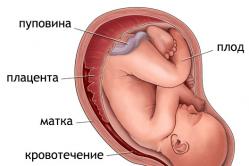
Peamiseks nakkusallikaks IUI-s on lapse ema, kelle organismist patogeen lootesse satub (vertikaalne ülekandemehhanism). Sellisel juhul esineb infektsioon nii tõusvas, transplatsentaalses kui ka transovariaalses suunas, samuti kontakti ja aspiratsiooni (otse sünnituse ajal) kaudu. Veelgi enam, sünnieelsete infektsioonide puhul, mis on kõige tüüpilisem hematogeenne, ja intranataalsete infektsioonide puhul tõusev nakkustee. On tõestatud, et tänapäeval on kõige levinumad emalt lootele edasikanduvad nakkused sugulisel teel levivad bakteriaalsed infektsioonid, mille hulgas on kõige levinumad suguelundite klamüüdia ja genitaalherpes.
IUI tekkimise ja arengu patogeneesis on rasedusaeg eriti oluline. Loode ei reageeri nakkuslikele antigeenidele enne 12–14 rasedusnädalat, kuna tal puuduvad immunokompetentsed rakud, immunoglobuliinid ja see ei näita immuunreaktsioone. Embrüo nakkuslik kahjustus 3 ... 12 nädala jooksul on tavaliselt seotud viirusnakkusega, mis vabalt tungib koorioni. Kuna sellel perioodil (periood - organogenees, platsentatsioon), nagu eespool mainitud, ei ole lootel veel infektsioonivastaseid kaitsesüsteeme, põhjustab IUI väärarengute teket (teratogeenne) või embrüo surma (embrüotoksiline toime).
Raseduse teise trimestri algusega muutub üleneva infektsiooni toimemehhanism deciduas capsularis'e sulandumise tõttu deciduas parietalisega *. Sel ajal võib tõusev infektsioon tungida lootesse tupest või emakakaela kanalist. Sellest rasedusperioodist alates puutub emakakaela kanali sisene neelu kokku loote vesimembraanidega ja infektsiooni olemasolul tungivad mikroorganismid looteveesse. Lootevesi omandab antimikroobsed omadused alles pärast 20. rasedusnädalat, kui vastusena nakkustekitaja toimele tekib põletikuline proliferatiivne reaktsioon, mis piirab infektsiooni edasist tungimist lüsosüümi, komplemendi, interferoonide ilmnemise tõttu. immunoglobuliinid.
* Decidua (decidua) on emaka limaskesta pärast implanteerimist. Decidua alates 4. kuust pärast viljastamist ja enne sünnitust koosneb kolmest osast: Decidua basalis - see osa emaka limaskestast, mis asub platsenta all. Decidua capsularis – katab embrüo ja eraldab selle emakaõõnest. Decidua parietalis - ülejäänud emaka limaskest, implantatsioonikoha külgedel ja vastas. Kui Decidua capsularis ja Decidua parietalis kasvavad, puutuvad nad üksteisega kokku ja ühenduvad.
Raseduse kolmandal trimestril suureneb lootevee antibakteriaalne kaitse. Sel perioodil domineerib eksudatiivse komponendi roll loote kudede põletikulises reaktsioonis, kui vastusena infektsiooni tungimisele arenevad lootel põletikulised leukotsüütide reaktsioonid (entsefaliit, hepatiit, kopsupõletik, interstitsiaalne nefriit).
IUI-ga raseduse II ja III trimestril on eriti ohtlik loote ajukahjustus, mis väljendub mitmesugustes tõsistes aju moodustumise häiretes: vesipea, subependüümaalsed tsüstid, ajuaine tsüstiline degeneratsioon, ajukoore arengu anomaaliad. , mikrotsefaalia (võimalik on ka ventrikuliidi areng), mis omakorda viib vaimse alaarenguni, laste psühhomotoorse arengu pidurdumiseni.
Loote emakasisese infektsiooni põhjustatud muutused loote seisundis ja fetoplatsentaalse süsteemi toimimises peegelduvad lootevee koostises ja omadustes. Kui nakkustekitaja satub amnionivedelikku, paljuneb see takistamatult, millele järgneb koorioniit (platsentiit) ja koorioamnioniit. Tekib "lootevee nakatumise" sündroom. Loode satub nakatunud keskkonda, mis loob soodsad tingimused loote nakatamiseks kontakti teel, s.o. naha, limaskestade, hingamisteede ja seedetrakti kaudu. Vastsündinu nakatunud vee allaneelamisel ja aspiratsioonil ilmnevad sellised emakasisese infektsiooni nähud nagu kopsupõletik, enterokoliit, vesikuloos, ompaliit, konjunktiviit jne.
Emakasisese infektsiooniga (amnioniidi taustal) tekib reeglina polühüdramnion, mis on tavaliselt sekundaarne, kuna amnioni epiteeli rakkude amnionivedeliku tootmis- ja resorptsiooniprotsessid muutuvad loote neeru- või kuseteede kahjustuse taustal. IUI-st põhjustatud vaskulaarsed häired põhjustavad platsenta puudulikkust.
Emakasisese infektsiooni tüüpiline ilming on raseduse katkemine ja enneaegne sünnitus, kuna bakteriaalsed fosfolipaasid käivitavad prostaglandiinide kaskaadi ja põletikulised toksiinid avaldavad membraane kahjustavat toimet. Lisaks aitavad gramnegatiivsete bakterite fosfolipaasid kaasa pindaktiivse aine hävimisele loote kopsudes, mis hiljem avaldub vastsündinu hingamishäiretena.
Praegu eristatakse IUI-s järgmist tüüpi emakasiseseid kahjustusi:
- blastopaatia (rasedusaeg 0–14 päeva): embrüo võimalik surm, spontaanne raseduse katkemine või geneetilistele haigustele sarnase süsteemse patoloogia kujunemine;
embrüopaatia (rasedusperioodiga 15–75 päeva): iseloomulikud on väärarengud elundi või raku tasemel (tõelised defektid), spontaanne raseduse katkemine;
varajane fetopaatia (rasedusperioodiga 76–180 päeva): iseloomulik on üldise põletikulise reaktsiooni tekkimine, kus ülekaalus on alteratiivsed ja eksudatiivsed komponendid ja mille tagajärjeks on fibrosklerootilised organi deformatsioonid (valedefektid), raseduse katkemine;
hiline fetopaatia (181-päevase rasedusajaga - enne sünnitust): on võimalik välja arendada ilmne põletikuline reaktsioon koos kahjustusega erinevaid kehasid ja süsteemid (hepatiit, entsefaliit, trombotsütopeenia, kopsupõletik).
Kaasasündinud aspiratsioonipneumoonia võib ilmneda ka 2. - 3. elupäeval. Alates sünnihetkest ilmnevad lastel hingamispuudulikkuse tunnused: õhupuudus, tsüanoos, sageli löökpillide tuim ja peened mullitavad niisked räiged. Emakasisese kopsupõletiku kulg on raske, kuna aspiratsiooni tagajärjel on suured kopsupiirkonnad (alumine ja keskmine sagar) hingamisest välja lülitatud bronhide obstruktsiooni tõttu nakatunud amniootilise vedelikuga, mis sisaldab mekooniumi ja loote nahahelveste segu. .
Enterokoliit vastsündinutel tekib patogeeni tungimise tagajärjel koos amniootilise vedelikuga seedetrakti. Düspeptilised sümptomid tekivad tavaliselt 2.-3. elupäeval. Iseloomustab loid imemine, regurgitatsioon, soolestiku laienemine, hepatosplenomegaalia, kõhu eesseina venoosse võrgu laienemine, sage lahtine väljaheide... Soolestiku mikrobioloogilises uuringus on ülekaalus Klebsiella, Proteus ja Pseudomonas aeruginosa.
Kesknärvisüsteemi kahjustus vastsündinute IUI-s võib mürgistuse tõttu olla nii esmane (meningiit, entsefaliit) kui ka sekundaarne. Aju külgmiste vatsakeste vaskulaarsete põimikute kahjustusega areneb kaasasündinud hüdrotsefaal. Tähelepanu tuleb pöörata sellistele sümptomitele nagu letargia, halb imemine, regurgitatsioon, taastumise hilinemine või sekundaarne kaalulangus, nabahaava hiline paranemine, omfaliidi teke.
Vastsündinu nakkusliku mürgistuse tüüpilised sümptomid on hingamisteede ja kudede ainevahetushäired. Nahal on kahvatu tsüanootiline värv, millel on väljendunud veresoonte muster. Mürgistusega kaasneb maksa ja neerude eritusfunktsiooni kahjustus, põrna ja perifeersete lümfisõlmede suurenemine.
Emakasisese infektsiooni diagnoosimisel on kolm etappi:
- diagnostika raseduse ajal;
varajane diagnoosimine lapse sünni ajal;
arengu diagnostika kliinilised tunnused infektsioonid varases neonataalses perioodis.
Laboratoorse diagnostika otsesed meetodid - kordotsentees, tumevälja mikroskoopia, PCR, ELISA (klamüüdia, mükoplasma ja ureaplasma, CMV ja HSV antikehade määramine veres), kultiveerimine - võimaldavad tuvastada patogeeni nakatunud inimese bioloogilistes vedelikes või koebiopsiates. laps. Kaudsed meetodid IUI diagnostika hõlmab ema kliinilisi sümptomeid, ultraheli ja aitab teha ainult eeldatavat IUI diagnoosi. IUI sõeluuringud vastsündinutel hõlmavad lootevee määrde, platsenta ja kultuuride uuringuid nabaväädi veri ja vastsündinu mao sisu, mõnikord verekülv. IUI postdiagnostika "kullastandard" on histoloogiline uuring platsenta, nabanöör ja membraanid.
Kõik ema keha homöostaasi muutused kajastuvad lootevee rakulistes ja keemilistes parameetrites, mis iseloomustavad väga delikaatselt patoloogilise protsessi kulgu ja seetõttu võib lootevesi olla oluline. diagnostiline materjal... Vastavalt I.V. Bakhareva (2009) järgi on IUI diagnoosimisel kõige olulisem amnionivedeliku antimikroobse aktiivsuse määramine, mis põhineb leukotsüütide migratsioonil selles, kui bakterid kogunevad amnionimembraani üle 10 x 3 CFU / ml. Suure hulga leukotsüütide ilmumine amnionivedelikus, epiteelirakkudest tingitud tsütoosi suurenemine ilma mikrofloora tuvastamiseta võib viidata IUI-le.
Kaasaegseid antibiootikume kasutatakse sugulisel teel levivate bakteriaalsete infektsioonide raviks. Nakatunud rasedate naiste ravi suhtes kehtivad alati teatud piirangud, mis tulenevad antibiootikumide kahjulikust mõjust lootele. Antibiootikumid - makroliidid ("uued" makroliidid) jäävad sellest ebameeldivast omadusest ilma (näiteks wilprafeen [josamütsiin]). Viirusnakkuste ravi tundub olevat keerulisem, kuna neil kõigil on võime püsida kehas kogu elu koos perioodilise taasaktiveerimisega koos immuunsuse vähenemisega. Vaatamata ulatuslikule immunomodulaatorite ja immunostimulaatorite loetelule on nende kasutamine raseduse ajal väga piiratud, kui mitte vastunäidustatud. Uuemate antiherpeetiliste ravimite kasutamine rasedatel ja vastsündinutel on samuti piiratud.
Kui õnnelikud on vanemad, kui sünnitus on rahulik, ilma komplikatsioonideta ja väikemees sünnib tervena. Ja tundub, et miski muu ei saa sünnirõõmu tumestada. Kuid paar päeva möödub ja vastsündinu tervislik seisund halveneb järsult. Laps sülitab sageli toitu, ta on loid, isu kaob ja kaal ei suurene. Kõik see võib olla vastsündinute nn emakasiseste infektsioonide tagajärg. Mis see on?
Nagu näitab meditsiinipraktika, on inimkehas alati mikroorganisme, mis on igasuguste haiguste põhjustajad. Ja kui mees, olles nendega nakatunud, vastutab ainult enda eest, siis on õiglase soo esindajaga keerulisem. Lisaks, kui nakatumise ajal on see sees huvitav positsioon... Sel juhul on reaalne oht nakatada teie laps veel emakas. Võimalikud viisid nakkused on: ema ja lapse üldine verevool, loote juhuslik neelamine loote poolt. Sageli tekib infektsioon sünnitusprotsessi ajal.
Mis patogeen on ema keha nakatumise põhjus, on see lapse haigus. Arstide sõnul on haiguse põhjuseks:
- Herpes, punetised, gripiviirused, tsütomegaalia;
- Bakterid - streptokokid, kolibakterid, kahvatu treponema, klamüüdia;
- Algloomad (toksoplasma);
- Seened.
Kättesaadavus tulevane ema Järgmised tegurid suurendavad vastsündinu nakatumise riski:
- Naise tervist õõnestavad mitmesugused kroonilised vaevused;
- Naise keha mõjutavad paljud negatiivsed tegurid, nagu suitsetamine ja alkohol ning töötamine ohtlikes tööstusharudes;
- Pidev stress kogu raseduse ajal;
- Emme kannatab krooniliste urogenitaalsüsteemi vaevuste all.
Meditsiinilises keskkonnas viidi vastsündinu haigused, mille ta sai vanema emakas, ühte rühma ja andsid neile ühise nime - TORCH. See oli tingitud asjaolust, et hoolimata asjaolust, et patogeenid on erinevad, on haiguste manifestatsioonil samad omadused. See abrakadabra tähistab üsna lihtsalt:
T - toksoplasmoos;
O - teised. Selle all peame silmas praktiliselt kõiki nakkusohtlikke haigusi;
R on punetised. Ladina keeles punetised;
C - vastsündinu tsütomegaloviiruse infektsioon;
Alates sellest, kui kaua nakatumine toimus, ilmneb nakkuse mõju määr lapse edasisele arengule;
- Kuni kaksteist nädalat - nakatumine sellisel varajane tähtaeg põhjustab sageli asjaolu, et tekib spontaanne katkestus või väikese arengu tulevikus möödub suurte defektidega;
- Infektsioon toimus 12 kuni 28 nädala jooksul - tavaliselt sel ajal põhjustab nakkus arengupeetust. Selle tagajärjeks on vastsündinu alakaalulisus;
- Nakatumine 28 nädala pärast on ohtlik, kuna sellel on negatiivne mõju lapse hästi moodustunud organitele. Kõigepealt saavad löögi aju, süda, maks ja kopsud. See tähendab, et kõik elutähtsad elundid.
Kõige tavalisemad emakasisesed infektsioonid
Statistika näitab, et see loend sisaldab järgmisi nakkusi kahanevas järjekorras:
- toksoplasmoos;
- tsütomegaloviirus;

Tsütomegaloviirus vastsündinutel
Vaatleme neid üksikasjalikumalt:
Spetsialistid omakorda jagavad stafülokoki infektsiooni kahte tüüpi:
- lokaalse iseloomuga mädased-põletikulised protsessid;
- Üldine infektsioon või.
Lapse jaoks on kõige ohtlikum Staphylococcus aureus. Asjaolu, et selle põhjustaja esineb lapse keha võib ära tunda nahal olevate pustulite järgi. Siia kuulub ka nabapõletiku mädane põletik. Stafülokoki infektsiooni tagajärjed on üsna rasked, kuni toksikoloogilise šokini. Seetõttu peate niipea, kui ilmnevad esimesed märgid, viivitamatult pöörduma meditsiiniasutuse poole.
Kes on ohus
 Lastearstid on pikka aega koostanud nimekirja neist, kes kuuluvad nn riskirühma. Samas nimekirjas olid lisaks elavatele isikutele arstid ja subjektiivsed põhjused... Siin on nimekiri:
Lastearstid on pikka aega koostanud nimekirja neist, kes kuuluvad nn riskirühma. Samas nimekirjas olid lisaks elavatele isikutele arstid ja subjektiivsed põhjused... Siin on nimekiri:
- Memmed varem sündinud lastega. Koolide õpilased ja koolieelsete lasteasutuste õpilased;
- lasteaia- ja koolitöötajad;
- Tervishoiutöötajad, kes töötavad vahetult lastega;
- Rasedad naised, kellel on põletikulised haigused ja krooniline haiguse kulg;
- Need naised, kellel on meditsiinilistel põhjustel tehtud mitu aborti;
- Naised, kellel on juba nakatunud lapsed;
- Need naised, kellel on varem olnud lapsed või rasedus koos loote väärarengute ja loote emakasurmaga;
- Looteveed lahkusid ammu enne sünnitust.
Rase naine peaks pöörduma arsti poole niipea, kui ta tunneb järgmisi sümptomeid:
- Temperatuuri järsk tõus;
- Lümfisõlmed on laienenud ja puudutades valulikud;
- Nahk on äkki kaetud lööbega;
- Tekkis köha, õhupuudus;
- Tatt, pisaravool;
- Liigesed on liikumisel paistes ja valusad.
Pole vaja, et kõik need märgid oleksid pisikesele ohtlikud. Kuid need on arstide poole pöördumiseks kohustuslikud. Parem on seda ohutult mängida kui pikka ja rasket aega ravida.
Ennetavad meetmed
Ammu on teada, et iga haigust on parem ennetada kui hiljem ravida. TORCH infektsioonid ei ole erand. Ennetavad meetmed jagunevad kahte tüüpi: rasedus ja rasedus.
Meetmed enne
Esiteks on see kõigi emakasiseste haiguste loendis sisalduvate haiguste suhtes immuunsuse olemasolu analüüside edastamine. Kui analüüsid näitavad, et tiitrites on selline indikaator nagu IqG, näitab see, et naise kehas on vajalikud antikehad. Kui see pole saadaval, tähendab see ainult üht – naise keha on infektsioonidele avatud. Seega, kui rasedus on planeeritud, tuleb teda kõigepealt punetiste vastu vaktsineerida. Toksoplasmoosi vältimiseks võite enne sünnitust ajutiselt kõik loomad majast välja viia ja lasta end koos partneriga uurida herpese ja tsütomegaloviiruse nakkuse suhtes. Kui IqG indeks on väga kõrge, näitab see, et naise kehas on äge infektsioon. Ja enne lapse sünni ajakava määramist tuleb teid täielikult ravida.
Ennetamine ajal
Aga kui rase naise analüüsides on IqG tiiter, siis siin näitab see selgelt naisorganismi nakatumist. Teoreetiliselt tähendab see järgmist: tulevane laps on samuti ohus. Ja selle välistamiseks, tulevane ema on vaja läbida mõned täiendavad testid, mille abil saate kindlaks teha loote seisundi ja oma tegevusi edasi arendada.
Ja jälgige oma kontakte.
Ravi protsess
Kui infektsioon avastatakse raseduse ajal, ei ole see põhjus loobumiseks. Seda haigust ravitakse suurepäraselt antibiootikumidega. Siin domineerivad penitsilliini rühma esindajad. Tõepoolest, hoolimata nende auväärsest "east" antibiootikumide seas, on nad endiselt ühed kõige enam tõhusad ravimid ravi ajal viirusnakkus... Lisaks on need lapse tervisele praktiliselt ohutud.
Samaaegselt nendega kasutatakse aktiivselt antimikroobseid ravimeid. Nende kasutamine päästab sageli lapse elu ja vähendab ka negatiivseid tagajärgi.
Viirusliku kahjustuse korral on ravi üsna keeruline protsess, kuid õigel ajal alustades on võimalik tagajärgi ennetada. Aga kui need on juba tekkinud, siis viirusevastased ravimid on kasutud. Sel juhul tulevad sageli appi operatiivmeetodid. Katarakti või CHD korral on lapsel võimalus elada edasist elu iseseisvalt, minimaalse välise abiga. Pole haruldane, et need lapsed vajavad kuuldeaparaate palju aastaid hiljem.
Juba eespool mainitud äge herpes koos lööbetega ema häbememokkadel on kindlasti näidustus keisrilõige... Muudel juhtudel loomulik sünnitus miski ei sega.
Vereanalüüsi raseduse ajal annavad naised palju kordi, samas kui selle suund võib olla väga erinev. IUI jaoks loovutatakse verd ka raseduse ajal. See on oluline naise ja tema loote võimaliku nakatumise seisukohast. Emakasisesed infektsioonid on omakorda ohtlikud mitmete tüsistuste tekke tõttu.
Loote emakasisese arengu ajal esineva infektsiooni all mõistetakse patogeenide esinemist naise kehas, mis erinevates kehaosades põhjustavad põletiku teket. Sellise nakkuse probleem on loote nakatumise oht. Kõige sagedamini tekib infektsioon seetõttu, et nakkus siseneb vereringesse. Emakasisesed infektsioonid võivad aga edasi kanduda ka sünnituse ajal saastunud suguelundite kaudu või loodet ümbritseva vee allaneelamisega, mis võib samuti sisaldada infektsiooni.
Milliseid infektsioone saavad rasedad avastada? Nakkuse tüüp on seotud patogeeniga, mis mõjutab raseda ema keha raseduse ajal, mis on loogiline, aga ka enne teda. Infektsiooni võib põhjustada:
- viirused;
- bakterid;
- seened;
- algloomad.
Selliste patogeenide probleemide oht negatiivne punkt nägemine paraneb, kui naisel on kroonikas esinevad haigused, kui on töö või elu kahjulikud tingimused, halvad harjumused, mõned infektsioonid, mida enne rasedust ei ravitud. Eriline oht tekib siis, kui ema puutus esimest korda lapse kandmise ajal kokku nakkusega.
IUI teste nimetatakse sageli TORCH-i infektsioonitestideks. See lühend on seotud nende infektsioonide nimetustega, mille jaoks verd või uriini annetatakse. Me räägime toksoplasmoosist, punetistest, tsütomegaloviiruse infektsioonist, herpesest ja muudest nakkushaigustest, mis on moodustatud ühte rühma.
Oluline on märkida, et ligikaudu kümme protsenti kõigist rasedustest põhjustab nakkuse kandumist lapsele. Samas sünnib pool protsenti lastest kohe esimeste nakkusnähtudega.
Oluline on rõhutada, et kui raseduse ajal infektsioonide suhtes testimisel, positiivne tulemus mõnes punktis ei tähenda see 100% garantiid nakkuse ülekandmiseks teie lapsele.
Raseduse ajal on vajalik teha infektsioonitestid, kuna sageli on IUI tunnused ähmased või puuduvad üldse, mis tähendab, et ravi ei toimu õigeaegselt. Samal ajal võib selle piisavas mahus pakkumine mitte ainult vähendada, vaid täielikult kõrvaldada lapse nakatumisohu.
Nakatumise teed
Millised on lapse nakatumise viisid? Arstid eristavad kolme peamist meetodit. See on transplatsentaarne või muul viisil hematogeenne. Nii toimivad viirused, algloomad, bakterid. Asi on selles, et haigustekitaja satub ema verre, mille kaudu ta tungib läbi barjääri, mis moodustab platsenta.
Kui see juhtub 1. trimestril, siis aja jooksul võivad lapsel tekkida deformatsioonid ja mitmesugused pahed. Kui infektsioon satub lootele kolmandal trimestril, sünnivad vastsündinutel tavaliselt selle ägeda kulgemise tunnused. Kui kontakt oli otse lapse verre, võib kahjustus olla üldistatud kujul.

Tõusev nakkusviis on iseloomulik suguelundite infektsioonidele. Nendest läheb see lapsele. Tavaliselt registreeritakse see perioodil, mil loote ümbritsevad membraanid on rebenenud ja sünnitus algab. Seda võib aga kohata ka lapse otsese kandmise perioodil. IUI peamine põhjus on loote ümbritseva vee nakatumine. Selle leviku tagajärjeks on nahakahjustus, loote seedetrakti ja selle hingamissüsteemi moodustumise rikkumine. Laskuva infektsiooni korral laskub infektsioon emaka torude kaudu lootele.
Diagnostilised omadused
Et mõista, kas tulevasel emal on nakkus, võtavad nad testide komplekti. Need on peamiselt suguelundite tampoonid. Need saadetakse testimiseks PCR-süsteemi abil, mis aitab tuvastada erinevate patogeenide DNA-d. Lisaks loovutatakse verd süüfilise, hepatiidi või HIV esinemise välistamiseks.
Väga sageli on infektsioonid ohtlikud, kuna need on peidetud, mistõttu on testimine kohustuslik. Mõnikord peate konkreetse nakkusetekitaja avastamiseks tegema 2-3 testi. Nii et raseduse ajal uriinis ei pruugi nakkusnähud registreerida, kuid need leitakse määrdumisel.

Kui me räägime infektsioonide kontrollimisest vere loovutamise teel, siis põhiliseks "semaforiks" on sel juhul M- ja G-rühma antikehad. Kui analüüsi käigus leitakse, et teil on ainult G-rühma kuuluvad antikehad, siis ei tasu muretseda. Selle grupi antikehad viitavad sellele, et olete varem millegagi haige olnud, mille tulemusena on teie kehal tekkinud immuunsus. Sellest lähtuvalt ei saa infektsioon praegu teid ja seega ka sündimata last kahjustada.
Kui teine marker on leitud, on asjad keerulisemad. M-rühma antikehad näitavad, et kehas on mingi haiguse äge faas. Siiski on oluline rõhutada, et olukorrad on erinevad ja sellisel juhul on täiendavad uuringud hädavajalikud.
Suured infektsioonid
Rääkides emakasisesest infektsioonist, kujutavad paljud neist suuremat ohtu lapse nakatumise tõenäosusele. Üks selline näide on tsütomegaloviirus. Selline haigus ilmneb herpesviiruste töö taustal.
CMV oht seisneb selles, et nakatumine on võimalik mitte ainult seksuaalse kontakti kaudu, vaid ka igapäevaelus tiheda kontakti ja "ebapuhta" vereülekande kaudu. Kui naine esines raseduse ajal esmakordselt herpesega, võib mikroorganism siseneda platsenta, nakatades loote.
Mõnel juhul on sünnitus võimalik ilma ebatavaliste kõrvalekalleteta. Kümnel protsendil lastest ilmnevad aga vastavad nakkusnähud. Probleemiks on ka võimalikud raseduse tüsistused, mille hulgas on eriti silmapaistvad iseeneslik abort, surnult sünd, lapse kuulmislangus, alakaaluline, kopsupõletik, väärareng ja pimedus erinevates vormides.

Kui nakkuslikul kahjustusel on kombinatsioon millegi muuga, ei ela üle poole lastest kuni nelja kuuni. Lisaks võib nakkuse taustal registreerida ebapiisava arengukiiruse. Kui lüüasaamisel on kerge lokaalne vorm, pole tagajärjed nii kurvad. Probleem on selles, et seni puuduvad ravimid, mis leevendaksid CMV sümptomeid vastsündinutel, kuid kui naistel leitakse vastav diagnoos, jääb laps siiski alles, kuna on võimalus sünnitada tervena. beebi. Tulevasele emale piisab ravikuurist, mis silub viiruse negatiivset mõju kehale.
Kui rääkida herpesest, siis on olemas ka herpes simplex viirus. Kui emal on teist tüüpi herpes simplex, näitab laps sama nimega nakkuse kaasasündinud esinemist. Valdav enamus juhtudest võib sellist probleemi kokku puutuda vahekorra ajal, mis ei hõlmanud barjääri rasestumisvastaseid vahendeid. Juba esimestest elukuudest alates puutub laps kokku esimeste haigusnähtudega ja nakatub peamiselt sünnikanali läbimise perioodil. Mõnel juhul võib viirus platsentat läbida.
Vastsündinud herpese olemasolu kehas on täis põletikulised protsessid kopsudes, nägemishäired, ajukahjustused, nahalööbed, kõrge temperatuur, halb vere hüübimine, kollatõbi. Mõnikord sünnivad lapsed surnuna. Kui me räägime rasketest juhtudest, siis diagnoositakse oligofreenia, tserebraalparalüüs ja "köögivilja" seisund.
Punetised on embrüole üks ohtlikumaid haigusi. See edastatakse õhus olevate tilkade kaudu, mis muudab epideemia tekkimise lihtsaks. Nakatumine on võimalik isegi märkimisväärsel kaugusel. Esimesel trimestril ilmneb tõsine haigusoht, mis põhjustab lapsel mitmesuguseid deformatsioone.

Lisaks võib tekkida spontaanne abort või surm emakas, registreeritakse kõrvalekalded südamelihase arengus, kuulmisel, nägemises. Võib esineda sündides mitmesugused haigused, Seotud nahk, kopsupõletik, probleemid aju ja selle membraanidega.
Infektsioonide loendis suurenenud oht on ka süüfilis. Kui naisel tehakse vastav diagnoos ja korralikku ravi ei toimu, ulatub tõenäosus, et laps haiguse vahele jääb, saja protsendini. Samal ajal ei ole ellujäämise määr väga kõrge, alla poole nakatunud lastest. Samal ajal on ellujäänutel süüfilis sünnist saati.
Süüfilise probleem seisneb selles, et nakkus fikseeritakse isegi varjatud nakkuse korral. Nakkustekitaja töö tulemusena hävivad lastel hambad, tekivad nägemis- ja kuulmisprobleemid, jäsemete kahjustused, nahaprobleemid, aneemia. Vaimse arengu seisukohalt jäävad sellised lapsed sageli oma eakaaslastest maha. Sel juhul võib provotseerida enneaegset sünnitust ja surnultsündimist.
Lemmikloomaomanikel on oht nakatuda toksoplasmoosi. Selle nakkuse peamised kandjad on kassid ja koerad. Toksoplasmoos on ohtlik, sest pooltel juhtudel läbib nakkus platsentat ja nakatab otse loote. Sellise infektsiooni taustal registreeritakse nägemisorganite kahjustused, mitmesugused tsefaaliad, ajupõletikud, lastel on psühhomotoorsest küljest arenguprobleeme. Raseduse planeerimise perioodil on oluline, et analüüsid esitaksid mõlemad vanemad.
Muud infektsioonid
Teine sündimata lapsele ohtlik nakkus on parvoviirus B19. Selle probleem seisneb nakkusliku erüteemi esilekutsumises. Täiskasvanud ei tunne sellise haigusega kokku puutudes mingeid sümptomeid, kuid lootele on oht suurem kui suur.
Surnult sündimine registreeritakse sageli parvoviiruse B19 taustal, spontaanne abort ja emakasisene infektsioon. Samal ajal ei jää keskmiselt ellu kümme protsenti lastest. Nakkus on eriti ohtlik 13 kuni 28 rasedusnädala jooksul, kuna neil hetkedel ei ole lootel mingit kaitset.
Nakkus toob endaga kaasa ajukahjustuse, turse, aneemia, hepatiidi, müokardi põletiku, peritoniiti. Tuulerõuged, paremini tuntud kui tuulerõuged, pole vähem ohtlikud. Lapsel on emakasisese infektsiooniga silmitsi seisnud veerand juhtudest, kuid sümptomid ei ole alati olemas. Kaasasündinud tuulerõugeid saab diagnoosida ajukahjustuse, kopsupõletiku, nahalööbe, jäsemete ja nägemisorganite arengu hilinemisega kuni nägemisnärvi atroofiani.

Emakas nakatunud imikuid tuulerõugeid ei ravita, kuna haigus ei arene kliiniline pilt... Kui rase naine põeb infektsiooni vahetult enne sünnitust, siis pärast sündi ravitakse last immunoglobuliiniga, kuna ema kehas puuduvad vastavad antikehad.
Ei saa välistada B-hepatiidi ohtu.Selline infektsioon on eelistajate seas väga populaarne kaitsmata seks... Haiguse põhjustaja on ohtlik, kuna see tungib vabalt läbi platsenta. Raseduse neljandast kuni üheksanda kuuni on sellise infektsiooni nakatumine väga ohtlik.
Nakatumise tagajärjel võib laps saada B-hepatiidi, kuid ta on ravitav. Onkoloogilise spektri infektsioon ja maksahaigused, aeglane hepatiidi vorm, võivad provotseerida. Kell äge vorm selle haiguse korral võib lapsel tekkida maksapuudulikkus, mis viib tema surma. Sellise probleemiga lastel registreeritakse ka psühhomotoorsete funktsioonide arengu viivitus, hüpoksia. Naine võib lihtsalt raseduse katkeda.
Ärge unustage HIV-nakkuse ohtu. Sellise infektsiooni esinemise korral on seotud spetsiaalsed lümfotsüüdid immuunsussüsteem... Enamikul juhtudel võib HIV-i saada kaitsmata vahekorra või ühekordselt kasutatavate meditsiinitarvete mitmekordse kasutamise kaudu. Lapse nakatumine toimub nii emaka arengu perioodil kui ka vahetult sünnituse ajal.
HIV-nakatunud lapsed jäävad intensiivsele kompleksravile. Vastasel juhul on alla kahe aasta suremus kõrge, kuna nakkus mõjutab kiiresti nõrka organismi. Sageli võivad sellise diagnoosiga lapsed surra ka kõige lihtsamatesse haigustesse, mis tervetele lastele ohtlikud pole.
HIV-i olemasolu kinnitamiseks lapsel piisab spetsiaalse PCR-diagnostika läbimisest. Viiruse tuvastamine on oluline ka rasedal naisel, kuna nakatunud rinnapiim võib nakatada tervet last.
Üks uusimaid probleeme on listerioos. Haigus areneb välja spetsiaalse bakteri listeria elutegevuse tulemusena. Mikroorganismi oht seisneb selle hõlpsas tungimises läbi platsenta. Rase naine võib seda tabada pesemata köögiviljade või saastunud loomsete saaduste söömisel. Haiguse oht on varjatud kulgemises, kuigi mõned nakkusnähud on endiselt olemas.
Infektsiooni esinemine lapsel väljendub lööbe ja suur hulk pustulid. Välistada ei saa ajupõletikku, sepsist. Aktiivse listerioosi korral on võimalik spontaanne abort või lapse surm emakas. Kui märgid ilmnevad esimesel nädalal pärast sündi, ei jää 60 protsenti lastest ellu.