داروهای ضد تب برای کودکان توسط متخصص اطفال تجویز می شود. اما شرایط اورژانسی همراه با تب وجود دارد که باید فوراً به کودک دارو داده شود. سپس والدین مسئولیت می گیرند و از داروهای تب بر استفاده می کنند. چه چیزی مجاز است به نوزادان داده شود؟ چگونه می توان درجه حرارت را در کودکان بزرگتر کاهش داد؟ چه داروهایی بی خطرترین هستند؟
علائم سکته ایسکمیک بسته به سیستم عروقی که در آن جریان خون مختل شده است، متفاوت است. دو حوضه عروقی وجود دارد.
- ورتبروبازیلار:
- توسط دو شریان مهره ای تشکیل شده است.
- خون را به ساقه مغز (مسئول عملکردهای حیاتی مانند تنفس، گردش خون) می رساند.
- کاروتید:
- توسط دو شریان کاروتید داخلی تشکیل شده است.
- خون را به نیمکره های مغز می رساند (مسئول فعالیت حرکتی، حساسیت، فعالیت عصبی بالاتر، به عنوان مثال، نوشتن، حافظه، شمارش و غیره).
- سرگیجه سیستمیک: بیمار احساس می کند که دنیای اطراف او در حال چرخش است، که باعث می شود برای حفظ تعادل (حتی در حالت نشسته و دراز کشیدن) سعی کند به اشیاء اطرافش چنگ بزند.
- عدم ثبات راه رفتن: بیمار هنگام ایستادن از یک طرف به طرف دیگر تاب می خورد.
- عدم هماهنگی حرکات: حرکات فراگیر، غیر دقیق هستند.
- لرزش: لرزش اندام ها هنگام انجام حرکات فعال.
- اختلال در توانایی حرکت در اندام ها یا در سراسر بدن (فلج)؛
- اختلال در حساسیت در کل بدن یا در یک نیمه آن (مرز تقسیم بدن به نیمه راست و چپ توسط خط کشیده شده از طریق نوک بینی و ناف ایجاد می شود).
- نیستاگموس: حرکات نوسانی کره چشم به طرفین.
- اختلالات تنفسی: تنفس نامنظم، مکث طولانی بین نفس ها.
- از دست دادن ناگهانی هوشیاری
- اختلال در توانایی حرکت در اندام ها (معمولاً در اندام های یک طرف - به عنوان مثال، فقط در بازو و پای راست، اگرچه می توان آن را در یک اندام جدا کرد) یا در کل بدن (فلج).
- فلج نیمی از صورت: اگر از شخصی بخواهید لبخند بزند (بالا بردن نامتقارن لب بالایی قابل مشاهده است) یا ابروها را بالا بیاورید (پیشانی از دو طرف به صورت نامتقارن چروک می شود) علائم آن قابل مشاهده است.
- اختلال در حساسیت در کل بدن یا در نیمی از آن (حدی که بدن را به دو نیمه راست و چپ تقسیم می کند با خطی که از نوک بینی و ناف کشیده می شود تشکیل می شود).
- اختلالات گفتاری:
- دیسارتری: گفتار نامشخص و نامفهوم.
- آفازی حسی: عدم توانایی درک گفتار شنیده شده. در عین حال، بیمار سرگردان و ترسیده به نظر می رسد، زیرا گفتار افرادی که با او در تماس هستند برای او غیرقابل درک به نظر می رسد. خود بیمار می تواند به طور فعال صحبت کند، اما گفتار او شامل کلمات و عباراتی است که از نظر معنی به یکدیگر مرتبط نیستند، بنابراین این پدیده گاهی اوقات "هش کلامی" نامیده می شود.
- آفازی حرکتی: عدم توانایی در تلفظ صحیح کلمات. در عین حال، بیمار نقصی در گفتار خود می شنود، بنابراین لکونیک است و سعی می کند بیشتر سکوت کند.
- لالی: فقدان کامل گفتار.
- اختلال بینایی:
- نقض حرکت کره چشم: محدودیت حرکت یک یا هر دو چشم به طرفین، تا بی حرکتی کامل چشم یا تشکیل استرابیسم.
- نابینایی جزئی یا کامل در یک یا هر دو چشم؛
- یخ زدن نگاه به سمت راست یا چپ.
- اختلال در توانایی های فکری (اختلال شناختی): بیمار در شمارش مشکل دارد، در نام بردن جایی که است، ساعت چند و غیره مشکل دارد.
- اختلالات فعالیت عصبی بالاتر:
- اختلال در توانایی خواندن (به نظر می رسد که تمام حروف در متن با هم مخلوط شده است).
- اختلال در توانایی نوشتن (فردی حروف و هجاها را در متن نوشته شده اشتباه می گیرد).
تشکیل می دهد
اشکال زیر سکته مغزی ایسکمیک بر اساس حوضه عروقی که در آن گردش خون مختل شده است متمایز می شود.
- سکته مغزی ایسکمیک در ناحیه ورتبروبازیلار:
- در سیستم شریان بازیلار؛
- در سیستم شریان مغزی خلفی
- سکته مغزی ایسکمیک در ناحیه کاروتید:
- در سیستم شریان مغزی قدامی؛
- در سیستم شریان مغزی میانی
- سکته مغزی ایسکمیک سمت راست؛
- سکته مغزی ایسکمیک سمت چپ
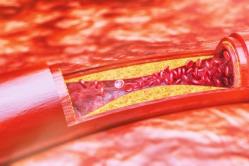
- آتروترومبوتیک: اختلالات گردش خون ناشی از تصلب شرایین شریان های خون رسانی به مغز است. در همان زمان، بخش های مختلفی از کلسترول در دیواره رگ های خونی رسوب می کند که باعث ظاهر شدن به اصطلاح "پلاک های آترواسکلروتیک" می شود. اگر اندازه آنها بزرگ باشد، ممکن است لومن سرخرگ را مسدود کند که باعث اختلال در گردش خون در مغز می شود. آسیب به پلاک نیز با انتشار توده های آترواسکلروتیک (کلسترول) در خون امکان پذیر است که رگ را مسدود می کند و جریان خون به مغز را مختل می کند.
- Cardioembolic: در این گزینه، مجرای رگ خونرسانی به مغز توسط توده های ترومبوتیک (انباشتگی سلول های خونی چسبیده به هم) که از قلب یا وریدهای اندام تحتانی به اینجا آمده اند مسدود می شود.
- همودینامیک: زمانی ایجاد می شود که میزان جریان خون به مغز کاهش یابد. بیشتر اوقات علت این کاهش فشار شریانی (خون) است.
- لاکونار: زمانی اتفاق می افتد که رگ کوچکی که خونرسانی به مغز می کند مسدود می شود.
- همورئولوژیک: زمانی رخ می دهد که خون موضعی مستقیماً در شریان های مغز غلیظ می شود.
علل
- آترواسکلروز مغز: رسوب کسری کلسترول در دیواره عروق. در عین حال، مجرای رگ باریک می شود که باعث کاهش خون رسانی به مغز می شود و همچنین خطر آسیب به پلاک آترواسکلروتیک با آزاد شدن کلسترول و انسداد (ترومبوز) شریان های رگ وجود دارد. مغز
- اختلال ریتم قلب (فیبریلاسیون دهلیزی): در این حالت، لختههای خون در حفرههای قلب (معمولاً در دهلیزها) تشکیل میشوند که میتوانند در هر ثانیه تکه تکه شوند، همراه با جریان خون وارد سرخرگهای مغز شوند و باعث اختلال در جریان خون در آنجا می شود.
- وجود لخته های خون در وریدهای اندام تحتانی: آنها می توانند تکه تکه شوند (به قطعات تقسیم شوند)، با جریان خون وارد شریان های مغز شوند (اگر سوراخ بیضی باز در قلب وجود داشته باشد - وضعیتی که در آن وجود دارد. ارتباط مستقیم بین قسمت راست و چپ قلب) و باعث اختلال در جریان خون در آنجا می شود.
- فشرده سازی شریان های خون رسانی به مغز: به عنوان مثال، در هنگام چرخش های ناگهانی سر، در طی عملیات بر روی شریان های کاروتید.
- کاهش شدید فشار شریانی (خون).
- غلیظ شدن خون: به عنوان مثال، زمانی که تعداد سلول های خونی در خون افزایش می یابد.
تشخیص
- تجزیه و تحلیل شکایات و سابقه پزشکی:
- چند وقت پیش این شکایات ظاهر شد: تاری دید، بی ثباتی در راه رفتن، اختلالات حسی و غیره.
- چقدر از اولین شکایت ها گذشته است.
- آیا موارد قبلی از شکایات مشابه وجود داشته است.
- آیا شکایات در هنگام استراحت یا در حین فعالیت بدنی فعال ظاهر می شود.
- آیا بیمار قبلاً مبتلا به آترواسکلروز مغزی، اختلالات ریتم قلب یا وجود لخته خون در وریدهای اندام تحتانی تشخیص داده شده بود.
- معاینه عصبی: جستجوی علائم آسیب شناسی عصبی (از دست دادن جزئی یا کامل بینایی، از دست دادن حس در نیمی از بدن، ناتوانی در حرکت اندام ها (فلج) و غیره).
- آزمایش خون: ممکن است علائم غلیظ شدن خون را نشان دهد.
- CT (توموگرافی کامپیوتری) و MRI (تصویربرداری رزونانس مغناطیسی) سر: به شما امکان می دهد ساختار مغز را لایه به لایه مطالعه کنید تا ناحیه آسیب مغزی را تشخیص دهید (سکته مغزی، یعنی مرگ ناحیه آن). ، موقعیت و اندازه آن را ارزیابی کنید.
- ECG (الکتروکاردیوگرافی): علائم ریتم غیر طبیعی قلب را تشخیص می دهد.
- Echo-CG (سونوگرافی قلب): به شما امکان می دهد لخته های خون را در حفره های قلب تشخیص دهید.
- سونوگرافی عروق خارج جمجمه: با استفاده از حسگر مخصوص، باز بودن عروق خونرسانی به مغز که خارج از جمجمه (روی گردن) قرار دارند، بررسی می شود.
- TCD (دوپلروگرافی ترانس کرانیال): این روش به شما امکان می دهد جریان خون را از طریق شریان های واقع در حفره جمجمه ارزیابی کنید. برای انجام این کار، سنسور اولتراسونیک مستقیماً روی جمجمه (در نواحی زمانی) اعمال می شود.
- MRA (تصویربرداری رزونانس مغناطیسی): این روش به شما امکان می دهد باز بودن شریان ها را در حفره جمجمه ارزیابی کنید.
- امکان مشاوره نیز وجود دارد.
درمان سکته مغزی ایسکمیک
- بستری در بخش مغز و اعصاب جهت درمان و توانبخشی با حضور متخصصین مغز و اعصاب، گفتار درمانگر (اصلاح اختلالات گفتار)، روانشناس (اصلاح اختلالات روانی)، متخصص قلب (اصلاح فشار خون، اختلالات ریتم).
- درمان دارویی:
- درمان ترومبولیتیک: تزریق در جریان خون دارویی که می تواند لخته خونی را که مجرای سرخرگ مغز را مسدود کرده است، حل کند. این روش دارای موارد منع مصرف زیادی است (از جمله زمان از شروع اولین علائم تا بیش از 3 ساعت). انجام درمان ترومبولیتیک با خطر خونریزی داخل مغزی یا گوارشی همراه است (فعالیت سیستم انعقادی به شدت کاهش می یابد).
- داروهایی که فشار شریانی (خون) را کاهش می دهند (در روز بعد بیماری، در روز اول فشار را نمی توان کاهش داد، زیرا این باعث کاهش خون رسانی به مغز می شود).
- محافظت کننده های عصبی (داروهایی که تغذیه مغز را بهبود می بخشد و بهبودی آن را تسریع می بخشد).
- داروهای ضد آریتمی (برای بازگرداندن ریتم قلب).
- درمان جراحی برداشتن لخته خون از طریق یک رگ است: برای این کار، یک دستگاه ویژه شبیه چتر در شریان های مغز قرار داده می شود که با کمک آن لخته خون گرفته و برداشته می شود.
عوارض و عواقب
- نقص عصبی مداوم: فلج (عدم امکان حرکت در اندام ها)، دیس آرتری (تکلم نامفهوم)، اختلال شناختی (ذهنی) (کاهش حافظه، توانایی های شناختی).
- خطر مرگ.
پیشگیری از سکته مغزی ایسکمیک
- یک رژیم غذایی مغذی با مصرف محدود غذاهای چرب و سرخ شده.
- روش های دارویی:
- رفع اختلالات ریتم: مصرف داروهای ضد آریتمی. اگر بازگرداندن ریتم غیرممکن است، برای جلوگیری از ترومبوز از داروهایی استفاده کنید که انعقاد را مهار می کنند (ضد انعقادها).
- کنترل فشار شریانی (خون): مصرف داروهای ضد فشار خون (کاهنده فشار).
- مصرف استاتین ها (داروهایی که متابولیسم کلسترول را بهبود می بخشد و فعالیت فرآیند آترواسکلروتیک در رگ های خونی را کاهش می دهد).
- مصرف عوامل ضد پلاکت (داروهایی که لخته شدن خون را کاهش می دهند).
- تصحیح جراحی باریک شدن شریان های خون رسانی به مغز:
- اندارترکتومی کاروتید (برداشتن پوشش داخلی شریانهای کاروتید همراه با پلاک آترواسکلروتیک): برای تنگ کردن شریانهای واقع در خارج از جمجمه.
- میکروآناستوموز خارج از جمجمه (تشکیل اتصال بین عروق واقع در خارج از جمجمه و عروق در حفره جمجمه): هنگام باریک شدن شریان های واقع در جمجمه.
نام اختصاری کلاسیک آسیب شناسی در حوادث حاد عروق مغزی "سکته مغزی ایسکمیک" است. اگر خونریزی تایید شود، خونریزی در نظر گرفته می شود.
در ICD-10، کدهای ACME ممکن است بسته به نوع تخلف متفاوت باشد:
- G45 یک نام ثابت برای حملات گذرای مغزی است.
- I63 - برای ثبت آماری انفارکتوس مغزی توصیه می شود.
- I64 - گزینه ای است که برای تفاوت های ناشناخته بین انفارکتوس مغزی و خونریزی مورد استفاده قرار می گیرد، که در هنگام بستری شدن بیمار در شرایط بسیار جدی، درمان ناموفق و مرگ قریب الوقوع استفاده می شود.
فراوانی سکته های ایسکمیک 4 برابر بیشتر از سکته های هموراژیک است و بیشتر با بیماری های عمومی انسان مرتبط است. مشکل پیشگیری و درمان در برنامه های سطح ایالتی مد نظر است، زیرا 1/3 بیماران مبتلا به این بیماری در ماه اول فوت می کنند و 60 درصد از کارافتاده دائمی می مانند و نیازمند کمک های اجتماعی هستند.
چرا کمبود خون به مغز رخ می دهد؟
حادثه حاد ایسکمیک عروق مغزی اغلب یک آسیب شناسی ثانویه است و در پس زمینه بیماری های موجود رخ می دهد:
- فشار خون شریانی؛
- ضایعات عروقی آترواسکلروتیک گسترده (تا 55٪ موارد به دلیل تغییرات شدید آترواسکلروتیک یا ترومبوآمبولی از پلاک های واقع در قوس آئورت، تنه براکیوسفالیک یا شریان های داخل جمجمه ایجاد می شود).
- انفارکتوس میوکارد قبلی؛
- اندوکاردیت؛
- اختلالات ریتم قلب؛
- تغییرات در دستگاه دریچه ای قلب؛
- واسکولیت و آنژیوپاتی؛
- آنوریسم عروقی و ناهنجاری های رشدی؛
- بیماری های خونی؛
- دیابت قندی
تا 90 درصد بیماران تغییراتی در قلب و عروق اصلی گردن دارند. ترکیب این دلایل به شدت خطر ایسکمی را افزایش می دهد.
فشرده سازی احتمالی شریان مهره ای توسط فرآیندهای مهره ها
حملات گذرا اغلب ناشی از موارد زیر است:
- اسپاسم ساقه های مغز شریانی یا فشرده سازی کوتاه مدت شریان های کاروتید و مهره ای.
- آمبولیزاسیون شاخه های کوچک
عوامل خطر زیر می توانند این بیماری را تحریک کنند:
- سن سالمند و سالمند؛
- اضافه وزن؛
- اثر نیکوتین بر عروق خونی (سیگار کشیدن)؛
- استرس را تجربه کرد
اساس عوامل تأثیرگذار باریک شدن مجرای عروقی است که از طریق آنها خون به سلول های مغز جریان می یابد. با این حال، عواقب چنین سوء تغذیه ممکن است با توجه به موارد زیر متفاوت باشد:
ترکیبی از عوامل، شکل بیماری و علائم بالینی را تعیین می کند.
پاتوژنز اشکال مختلف ایسکمی حاد مغزی
حمله ایسکمیک گذرا قبلاً حادثه گذرا عروق مغزی نامیده می شد. این به عنوان یک فرم جداگانه شناخته می شود زیرا با اختلالات برگشت پذیر مشخص می شود؛ حمله قلبی زمان تشکیل را ندارد. معمولاً تشخیص به صورت گذشته نگر (پس از ناپدید شدن علائم اصلی) در عرض یک روز انجام می شود. قبل از این با بیمار به گونه ای رفتار می شود که گویی سکته کرده است.
نقش اصلی در ایجاد بحران های فشار خون مغزی به افزایش سطح فشار وریدی و داخل جمجمه ای با آسیب به دیواره رگ های خونی و انتشار مایع و پروتئین به فضای بین سلولی تعلق دارد.
تورم بافت مغز در این حالت وازوژنیک نامیده می شود
شریان تغذیه لزوماً در ایجاد سکته مغزی ایسکمیک نقش دارد. قطع جریان خون منجر به کمبود اکسیژن در ضایعه ای می شود که مطابق با مرزهای حوضه رگ آسیب دیده تشکیل شده است.
ایسکمی موضعی باعث نکروز ناحیه ای از بافت مغز می شود.
بسته به پاتوژنز تغییرات ایسکمیک، انواع سکته های ایسکمیک متمایز می شوند:
- آتروترومبوتیک - هنگامی ایجاد می شود که یکپارچگی پلاک آترواسکلروتیک مختل شود، که باعث بسته شدن کامل شریان های تغذیه داخلی یا خارجی مغز یا باریک شدن شدید آنها می شود.
- آمبولی قلبی - منبع ترومبوز رشدهای پاتولوژیک روی دریچه های اندوکارد یا قلب، قطعات لخته خون است، آنها با جریان خون عمومی (به ویژه هنگامی که فورامن اوال بسته نیست) پس از حملات فیبریلاسیون دهلیزی، تاکی آریتمی به مغز منتقل می شود. فیبریلاسیون دهلیزی در بیماران در دوره پس از انفارکتوس؛
- لکونار - اغلب زمانی رخ می دهد که عروق کوچک داخل مغزی در فشار خون شریانی آسیب می بینند، دیابت شیرین، با اندازه کوچک ضایعه (تا 15 میلی متر) و اختلالات عصبی نسبتاً جزئی مشخص می شود.
- همودینامیک - ایسکمی مغزی با کاهش کلی سرعت گردش خون و افت فشار در پس زمینه بیماری های مزمن قلبی، شوک قلبی.
در صورت بروز اختلالات همودینامیک، جریان خون در عروق مغز ممکن است تا حد بحرانی و کمتر از آن کاهش یابد.
ارزش توضیح نوع توسعه سکته های مغزی با علت ناشناخته را دارد. این اغلب زمانی اتفاق می افتد که دو یا چند دلیل وجود داشته باشد. مثلاً در بیمار مبتلا به تنگی شریان کاروتید و فیبریلاسیون پس از انفارکتوس حاد. باید در نظر داشت که بیماران مسن قبلاً دارای تنگی شریان های کاروتید در سمت اختلال مشکوک ناشی از تصلب شرایین به میزان تا نصف لومن رگ هستند.
مراحل انفارکتوس مغزی
مراحل تغییرات پاتولوژیک به طور مشروط متمایز می شوند؛ آنها لزوماً در هر مورد وجود ندارند:
- مرحله I - هیپوکسی (کمبود اکسیژن) نفوذپذیری اندوتلیوم عروق کوچک در ضایعه (مویرگ ها و ونول ها) را مختل می کند. این امر منجر به انتقال مایع و پروتئین از پلاسمای خون به بافت مغز و ایجاد ادم می شود.
- مرحله دوم - در سطح مویرگ ها، فشار همچنان کاهش می یابد، که عملکرد غشای سلولی، گیرنده های عصبی واقع بر روی آن و کانال های الکترولیت را مختل می کند. مهم است که همه تغییرات در حال حاضر قابل برگشت باشند.
- مرحله III - متابولیسم سلولی مختل می شود، اسید لاکتیک تجمع می یابد و انتقال به سنتز انرژی بدون مشارکت مولکول های اکسیژن (بی هوازی) اتفاق می افتد. این گونه اجازه نمی دهد تا سطح لازم زندگی سلول های عصبی و آستروسیت ها را حفظ کند. بنابراین متورم می شوند و باعث آسیب ساختاری می شوند. از نظر بالینی در تظاهرات علائم عصبی کانونی بیان می شود.
برگشت پذیری آسیب شناسی چیست؟
برای تشخیص به موقع، تعیین یک دوره برگشت پذیری علائم مهم است. از نظر مورفولوژیکی، این به معنای حفظ عملکردهای عصبی است. سلول های مغز در مرحله فلج عملکردی (پارابیوز) هستند، اما یکپارچگی و مفید بودن خود را حفظ می کنند.
ناحیه ایسکمیک بسیار بزرگتر از ناحیه نکروز است؛ نورون های موجود در آن هنوز زنده هستند
در مرحله برگشت ناپذیر، می توان ناحیه ای از نکروز را که در آن سلول ها مرده و قابل ترمیم نیستند، شناسایی کرد. در اطراف آن یک منطقه ایسکمیک وجود دارد. هدف درمان حمایت از تغذیه کافی نورون ها در این ناحیه و حداقل تا حدی بازیابی عملکرد است.
تحقیقات مدرن ارتباطات گسترده ای را بین سلول های مغز نشان داده است. انسان از تمام ذخایر و فرصت های زندگی خود استفاده نمی کند. برخی از سلول ها قادرند سلول های مرده را جایگزین کرده و عملکرد خود را انجام دهند. این روند کند است، بنابراین پزشکان معتقدند که توانبخشی بیمار پس از سکته مغزی ایسکمیک باید حداقل برای سه سال ادامه یابد.
علائم اختلالات گذرا گردش خون مغزی
پزشکان موارد زیر را در گروه حوادث گذرای عروق مغزی شامل میشوند:
- حملات ایسکمیک گذرا (TIA)؛
- بحران های فشار خون مغزی
ویژگی های حملات گذرا:
- مدت زمان از چند دقیقه تا یک روز متغیر است.
- هر دهم بیمار پس از TIA در عرض یک ماه دچار سکته مغزی ایسکمیک می شود.
- تظاهرات عصبی به شدت شدید نیستند.
- تظاهرات خفیف فلج پیازی (تمرکز در ساقه مغز) با اختلالات چشمی حرکتی ممکن است.
- تاری دید در یک چشم همراه با فلج (از دست دادن حس و ضعف) در اندام های طرف مقابل (اغلب با باریک شدن ناقص شریان کاروتید داخلی).
ویژگی های بحران های فشار خون مغزی:
- تظاهرات اصلی علائم مغزی است.
- علائم کانونی به ندرت رخ می دهد و خفیف است.
بیمار از:
- سردرد شدید، اغلب در پشت سر، شقیقه ها یا تاج سر؛
- حالت گیجی، سر و صدا در سر، سرگیجه؛
- حالت تهوع، استفراغ.
- سردرگمی موقت؛
- حالت هیجانی؛
- گاهی اوقات - یک حمله کوتاه مدت با از دست دادن هوشیاری، تشنج.
علائم سکته مغزی
سکته مغزی ایسکمیک به معنای بروز تغییرات برگشت ناپذیر در سلول های مغز است. در کلینیک، متخصصان مغز و اعصاب دوره های بیماری را تشخیص می دهند:
- حاد - از شروع علائم به مدت 2-5 روز ادامه می یابد.
- حاد - تا 21 روز طول می کشد.
- بهبودی زودرس - تا شش ماه پس از از بین بردن علائم حاد؛
- بهبودی دیرهنگام - از شش ماه تا دو سال طول می کشد.
- عواقب و اثرات باقی مانده - بیش از دو سال.
برخی از پزشکان به تشخیص اشکال کوچک سکته مغزی یا فوکال ادامه می دهند. آنها به طور ناگهانی ایجاد می شوند، علائم با بحران های مغزی متفاوت نیست، اما تا سه هفته طول می کشد، سپس به طور کامل ناپدید می شود. تشخیص نیز گذشته نگر است. در طول معاینه، هیچ ناهنجاری آلی یافت نشد.
ایسکمی مغزی علاوه بر علائم عمومی (سردرد، تهوع، استفراغ، سرگیجه) به صورت موضعی خود را نشان می دهد. ماهیت آنها به سرخرگی که از جریان خون "خاموش" شده است، وضعیت وثیقه ها و نیمکره غالب مغز بیمار بستگی دارد.
بیایید علائم ناحیه ای انسداد شریان های مغزی و خارج جمجمه ای را در نظر بگیریم.
اگر شریان کاروتید داخلی آسیب دیده باشد:
- بینایی در سمت رگ مسدود شده مختل می شود.
- حساسیت پوست در اندام ها و صورت در طرف مقابل بدن تغییر می کند.
- فلج یا فلج عضلانی در همان ناحیه مشاهده می شود.
- از دست دادن احتمالی عملکرد گفتار؛
- ناتوانی در درک بیماری خود (اگر تمرکز در لوب های جداری و اکسیپیتال قشر باشد).
- از دست دادن جهت گیری در قسمت هایی از بدن خود؛
- از دست دادن میدان های بینایی
باریک شدن شریان مهره ای در سطح گردن باعث می شود:
- از دست دادن شنوایی؛
- نیستاگموس مردمک چشم (تقوع در هنگام انحراف به پهلو)؛
- دوبینی
اگر تنگی در محل تلاقی شریان بازیلار رخ دهد، علائم بالینی شدیدتر است، زیرا آسیب مخچه غالب است:
- ناتوانی در حرکت؛
- اختلال در هضم؛
- گفتار خوانده شده؛
- نقض حرکات مفصل تنه و اندام.
اگر جریان خون کافی در شریان پایه وجود نداشته باشد، تظاهرات اختلالات بینایی و ساقه مغز (اختلال در تنفس و فشار خون) رخ می دهد.
اگر شریان مغزی قدامی آسیب دیده باشد:
- همی پارزی طرف مقابل بدن (از دست دادن یک طرفه حس و حرکت)، اغلب در پا.
- کندی حرکات؛
- افزایش تون عضلات فلکسور؛
- از دست دادن گفتار؛
- ناتوانی در ایستادن و راه رفتن
انسداد شریان میانی مغز بسته به آسیب شاخه های عمیق (تغذیه گره های زیر قشری) یا طولانی (نزدیک شدن به قشر مغز) با علائم مشخص می شود.
انسداد شریان مغزی میانی:
- هنگامی که تنه اصلی به طور کامل مسدود می شود، یک کمای عمیق رخ می دهد.
- عدم حساسیت و حرکت در نیمی از بدن؛
- ناتوانی در نگاه کردن به یک جسم؛
- از دست دادن میدان های بینایی؛
- از دست دادن گفتار؛
- ناتوانی در تشخیص سمت چپ از سمت راست
انسداد شریان مغزی خلفی باعث می شود:
- کوری در یک یا هر دو چشم؛
- دوبینی؛
- فلج نگاه؛
- تشنج؛
- لرزش بزرگ؛
- اختلال در بلع؛
- فلج در یک یا هر دو طرف؛
- اختلالات تنفسی و فشار خون؛
- کمای مغزی
هنگامی که شریان ژنیکوله اپتیک مسدود می شود، موارد زیر ظاهر می شود:
- از دست دادن حس در طرف مقابل بدن، صورت؛
- درد شدید هنگام لمس پوست؛
- ناتوانی در محلی سازی محرک؛
- ادراکات منحرف از نور، ضربه زدن.
- سندرم "دست تالاموس" - شانه و ساعد خم شده اند، انگشتان در فالانژهای انتهایی کشیده شده و در پایه خم می شوند.
اختلال در گردش خون در ناحیه تالاموس بینایی ناشی از موارد زیر است:
- حرکات فراگیر؛
- لرزش بزرگ؛
- از دست دادن هماهنگی؛
- اختلال در حساسیت در نیمی از بدن؛
- تعریق؛
- زخم بستر زودرس
در چه مواردی می توان به سکته حاد مشکوک شد؟
اشکال و تظاهرات بالینی فوق نیاز به بررسی دقیق دارد، گاهی اوقات نه توسط یک نفر، بلکه توسط گروهی از پزشکان با تخصص های مختلف.
در صورتی که بیمار تغییرات زیر را از خود نشان دهد، حادثه عروق مغزی بسیار محتمل است:
- از دست دادن ناگهانی حس، ضعف در اندام ها، صورت، به ویژه یک طرفه؛
- از دست دادن حاد بینایی، وقوع کوری (در یک چشم یا هر دو)؛
- مشکل در تلفظ، درک کلمات و عبارات، نوشتن جملات.
- سرگیجه، از دست دادن تعادل، اختلال در هماهنگی حرکات؛
- گیجی؛
- عدم حرکت در اندام ها؛
- سردرد شدید
معاینه اضافی به ما امکان می دهد تا علت دقیق آسیب شناسی، سطح و محل ضایعه عروق را تعیین کنیم.
هدف از تشخیص
تشخیص برای انتخاب روش درمانی مهم است. برای انجام این کار شما نیاز دارید:
- تایید تشخیص سکته مغزی و شکل آن؛
- شناسایی تغییرات ساختاری در بافت مغز، ناحیه کانونی، رگ آسیب دیده.
- به وضوح بین اشکال ایسکمیک و هموراژیک سکته مغزی تمایز قائل شوید.
- بر اساس پاتوژنز، نوع ایسکمی را برای شروع درمان اختصاصی در 3-6 اول تعیین کنید تا وارد "پنجره درمانی" شوید.
- ارزیابی اندیکاسیون ها و موارد منع ترومبولیز دارو.
استفاده از روش های تشخیصی در شرایط اضطراری عملاً مهم است. اما همه بیمارستان ها تجهیزات پزشکی کافی برای فعالیت شبانه روزی ندارند. استفاده از اکوآنسفالوسکوپی و مطالعات مایع مغزی نخاعی تا 20 درصد خطا ایجاد می کند و نمی توان از آن برای حل مشکل ترومبولیز استفاده کرد. در تشخیص باید از مطمئن ترین روش ها استفاده کرد.
کانون های نرم شدن در MRI امکان تشخیص افتراقی سکته های هموراژیک و ایسکمیک را فراهم می کند
تصویربرداری محاسباتی و رزونانس مغناطیسی به شما امکان می دهد:
- تشخیص سکته مغزی از فرآیندهای اشغال کننده فضا در مغز (تومورها، آنوریسم).
- اندازه و محل کانون پاتولوژیک را با دقت تعیین کنید.
- تعیین درجه ادم، اختلالات در ساختار بطن های مغز؛
- شناسایی مکان های خارج جمجمه تنگی؛
- تشخیص بیماری های عروقی که در ایجاد تنگی نقش دارند (آرتریت، آنوریسم، دیسپلازی، ترومبوز ورید).
توموگرافی کامپیوتری در دسترس تر است و مزایایی در مطالعه ساختار استخوان دارد. و تصویربرداری رزونانس مغناطیسی تغییرات در پارانشیم بافت مغز و اندازه ادم را بهتر تشخیص می دهد.
اکوآنسفالوسکوپی تنها می تواند نشانه هایی از جابجایی ساختارهای میانی را با یک تومور یا خونریزی بزرگ نشان دهد.
در طول ایسکمی، مایع مغزی نخاعی به ندرت لنفوسیتوز خفیف همراه با افزایش پروتئین را نشان می دهد. اغلب بدون تغییر. اگر بیمار خونریزی داشته باشد، ممکن است خون ظاهر شود. و با مننژیت - عناصر التهابی.
بررسی سونوگرافی عروق خونی - روش داپلروگرافی عروق گردن نشان می دهد:
- توسعه آترواسکلروز اولیه؛
- تنگی عروق خارج جمجمه؛
- کافی بودن اتصالات وثیقه؛
- وجود و حرکت آمبولی
سونوگرافی دوبلکس می تواند وضعیت پلاک آترواسکلروتیک و دیواره شریان را تعیین کند.
آنژیوگرافی مغزی در صورت امکان فنی برای اندیکاسیون های اورژانسی انجام می شود. به طور معمول، این روش در شناسایی آنوریسم ها و کانون های خونریزی زیر عنکبوتیه حساس تر در نظر گرفته می شود. به شما امکان می دهد تشخیص آسیب شناسی شناسایی شده در توموگرافی را روشن کنید.
سونوگرافی قلب برای تشخیص ایسکمی قلبی آمبولیک در بیماری قلبی انجام می شود.
الگوریتم معاینه
الگوریتم معاینه برای سکته مغزی حاد مشکوک طبق طرح زیر پیش می رود:
- معاینه توسط متخصص در اولین دقایق پس از پذیرش بیمار در بیمارستان، بررسی وضعیت عصبی، روشن شدن تاریخچه پزشکی.
- گرفتن خون و مطالعه انعقاد آن، گلوکز، الکترولیت ها، آنزیم های انفارکتوس میوکارد و سطح هیپوکسی.
- اگر امکان انجام MRI و CT وجود ندارد، سونوگرافی از مغز انجام دهید.
- سوراخ کردن ستون فقرات برای جلوگیری از خونریزی
رفتار
مهمترین اهمیت در درمان ایسکمی مغزی مربوط به فوریت و شدت آن در ساعات اولیه پذیرش است. 6 ساعت از شروع تظاهرات بالینی "پنجره درمانی" نامیده می شود. این زمان برای موثرترین استفاده از تکنیک ترومبولیز برای حل کردن لخته خون در رگ و بازگرداندن عملکردهای مختل شده است.
صرف نظر از نوع و شکل سکته مغزی، موارد زیر در بیمارستان انجام می شود:
- افزایش اکسیژن رسانی (پر شدن با اکسیژن) ریه ها و عادی سازی عملکرد تنفسی (در صورت لزوم از طریق انتقال و تهویه مکانیکی).
- اصلاح اختلال در گردش خون (ریتم قلب، فشار خون)؛
- عادی سازی ترکیب الکترولیت، تعادل اسید و باز؛
- کاهش ادم مغزی با تجویز دیورتیک ها و منیزیم؛
- تسکین بی قراری و تشنج با داروهای ضد روان پریشی خاص.
رژیم غذایی نیمه مایع برای تغذیه بیمار تجویز می شود، اگر بلع غیرممکن باشد، درمان تزریقی تجویز می شود. مراقبت مداوم، پیشگیری از زخم بستر، ماساژ و تمرینات غیرفعال به بیمار ارائه می شود.
توانبخشی از روزهای اول شروع می شود
این به شما امکان می دهد از عواقب منفی در قالب موارد زیر خلاص شوید:
- انقباضات عضلانی؛
- پنومونی احتقانی؛
- سندرم DIC؛
- آمبولی ریه؛
- آسیب به معده و روده.
ترومبولیز یک درمان اختصاصی برای سکته مغزی از نوع ایسکمیک است. این روش به شما امکان می دهد تا زنده ماندن نورون ها را در اطراف ناحیه نکروز حفظ کنید و تمام سلول های ضعیف شده را به زندگی برگردانید.
تجویز داروهای ضد انعقاد با مشتقات هپارین (در 3 تا 4 روز اول) شروع می شود. داروهای این گروه برای موارد زیر منع مصرف دارند:
- فشار خون بالا؛
- زخم معده؛
- رتینوپاتی دیابتی؛
- خون ریزی؛
- عدم امکان سازماندهی نظارت منظم بر لخته شدن خون.
پس از 10 روز آنها به داروهای ضد انعقاد غیرمستقیم روی می آورند.
داروهایی که متابولیسم را در نورون ها بهبود می بخشند عبارتند از گلایسین، کورتکسین، سربرولیزین، مکیدول. اگرچه آنها به عنوان مؤثر در پایگاه داده پزشکی مبتنی بر شواهد فهرست نشده اند، اما استفاده از آنها منجر به بهبود وضعیت می شود.
کرانیوتومی رفع فشار در صورت افزایش ادم در ناحیه ساقه مغز انجام می شود
بیماران ممکن است بسته به تظاهرات خاص نیاز به درمان علامتی داشته باشند: داروهای ضد تشنج، آرام بخش، مسکن.
عوامل ضد باکتری برای جلوگیری از عفونت کلیه و ذات الریه تجویز می شود.
پیش بینی
اطلاعات مربوط به پیش آگهی فقط برای انفارکتوس ایسکمیک در دسترس است؛ تغییرات دیگر نشان دهنده پیش سازهایی است که نشان دهنده افزایش خطر سکته مغزی است.
انواع آتروترومبوتیک و قلبی آمبولیک ایسکمی خطرناک ترین میزان مرگ و میر را دارند: در ماه اول بیماری، از 15 تا 25 درصد بیماران می میرند. سکته مغزی لاکونار تنها در 2 درصد از بیماران کشنده است. شایع ترین علل مرگ و میر:
- در 7 روز اول - ادم مغزی با فشرده سازی مراکز حیاتی.
- تا 40٪ از کل مرگ و میرها در ماه اول اتفاق می افتد.
- پس از 2 هفته - آمبولی ریه، پنومونی احتقانی، آسیب شناسی قلبی.
زمان بقای بیمار:
پس از این مدت، 16 درصد در سال فوت می کنند.
تنها 15 درصد از بیماران به سر کار باز می گردند
موارد زیر دارای علائم ناتوانی هستند:
- پس از یک ماه - تا 70٪ از بیماران؛
- شش ماه بعد - 40٪؛
- در سال دوم - 30٪.
سرعت بهبودی در سه ماه اول با افزایش دامنه حرکات قابل توجه است، در حالی که عملکرد پاها سریعتر از بازوها باز می گردد. بی تحرکی در دست ها بعد از یک ماه نشانه نامطلوبی است. گفتار پس از سالها بازسازی می شود.
فرآیند توانبخشی با تلاش های ارادی بیمار و حمایت عزیزان بیشترین تأثیر را دارد. عوامل پیچیده شامل سن بالا و بیماری قلبی است. مراجعه به پزشک در مرحله تغییرات برگشت پذیر به جلوگیری از عواقب جدی کمک می کند.
شوهرم دچار سکته مغزی شد، یک ماه را در بیمارستان گذراند و سپس یک ماه را در خانه تحت درمان قرار داد. پارسیس در سمت راست، او با عصا راه می رفت. پس از 2 ماه، فلج سمت چپ به مدت 10 روز درمان شد. MRI نشان داد که اصلاً سکته مغزی وجود ندارد. آیا دوره درمان سکته مغزی - فلج دست و پای چپ باعث آسیب شد؟
سه ماه پس از سکته حاد، او تکلم خود را از دست داد و نتوانست قورت دهد. دوباره مرا به بیمارستان بردند. آنها از طریق یک لوله تغذیه می شوند. پیش آگهی چیست؟ و آیا با لوله از بیمارستان مرخص می شوند؟
در سال 2011، او دچار سکته مغزی ایسکمیک در سمت چپ شد، عملکردها بازسازی شد، اما اکنون سمت چپ سر بی حس شده است، در سال 2014، او MRI انجام داد، جریان خون به مغز 30٪ بود، سردردهای مداوم، فشار. به 140 روی 85 افزایش یافت. سکته مغزی با فشار 128 روی 80 بود، فشار خون کاری 90 روی 60 است، من 65 سال دارم.
سکته مغزی ایسکمیک، علائم و درمان آن
ACVA یا حوادث حاد عروق مغزی گروهی از سندرم های بالینی هستند که نتیجه اختلال در جریان خون به مغز هستند. آسیب شناسی می تواند ناشی از لخته شدن خون در رگ های خونی مغز یا آسیب به آنها باشد که منجر به مرگ تعداد زیادی از خون و سلول های عصبی می شود. برجسته:
- ACVA از نوع ایسکمیک (سکته مغزی ایسکمیک).
- سکته مغزی از نوع هموراژیک (سکته مغزی هموراژیک). این تشخیص زمانی انجام می شود که خونریزی مغزی تایید شود.
طبقه بندی فوق برای انتخاب صحیح روش درمانی بسیار مهم است.
سکته مغزی ناشی از آسیب به بافت مغز و اختلال حیاتی در خون رسانی به نواحی آن (ایسکمی) سکته مغزی ایسکمیک نامیده می شود.
دلیل اصلی تظاهرات آسیب شناسی کاهش مقدار خون ورودی به مغز است. عوامل و بیماری های زیر می تواند منجر به این شود:
- افزایش مداوم فشار خون.
- آسیب به عروق اصلی مغز و عروق گردن به صورت انسداد و تنگی.
- تغییرات آترواسکلروتیک
- التهاب غشای بافت همبند قلب.
- فرآیندهای التهابی یا صدمات شریان های کاروتید، که به طور قابل توجهی جریان خون را از طریق عروق کاهش می دهد.
- تغییرات همورهولوژیک در ترکیب سلولی خون.
- آمبولی قلبی
- تغییرات در ضربان قلب.
- انفارکتوس میوکارد.
- تغییرات مختلف در قلب و همچنین در شریان های اصلی ستون فقرات گردنی (در 91٪ بیماران مشاهده شد).
- دیابت.
- التهاب ایمونوپاتولوژیک رگ های خونی.
- اختلال پاتولوژیک تون عروق خونی.
- تشکیلات ترومبوتیک روی دیواره رگ های خونی.
- وجود دریچه های مصنوعی در قلب.
- سیگار کشیدن.
- اضافه وزن.
- استرس روزمره
افراد مسن (با این حال، مواردی از این بیماری در کودکان وجود دارد) و بیمارانی که از پوکی استخوان ستون فقرات گردنی رنج می برند در معرض خطر هستند، زیرا این امر منجر به فشرده سازی قابل توجه رگ های خونی می شود.
این بیماری دارای علائم بسیار متنوعی است. علائم عمومی سکته مغزی ایسکمیک شامل سردردهای ناگهانی، بدتر شدن گفتار و بینایی، اختلال در رفلکس ها و هماهنگی، حالت تهوع، استفراغ، سرگیجه و بی نظمی بیمار در فضا، درد در کره چشم، فلج شدن صورت و اندام ها می باشد. تحریک روانی حرکتی و از دست دادن هوشیاری کوتاه مدت و تشنج نیز ممکن است.
علائم ناحیه ای ترومبولیزاسیون شریان های مغزی وجود دارد. با انواع تخلفات زیر مشخص می شود.
اگر شریان کاروتید داخلی تحت تأثیر قرار گیرد، بینایی بیمار بدتر می شود (میدان های بینایی از بین می رود)، حساسیت پوست و گفتار مختل می شود، فلج عضلانی و از دست دادن جهت گیری در بدن خود رخ می دهد.
اختلال در باز بودن شریان مغزی میانی باعث اختلالات حسی در نیمی از بدن، ناتوانی در تمرکز روی یک جسم خاص، از دست دادن میدان های بینایی و از دست دادن تکلم می شود. بیمار قادر به تشخیص سمت راست از چپ نیست.
اگر اختلالاتی در شریان مغزی خلفی رخ دهد، موارد زیر ممکن است رخ دهد: کوری، تشنج، فلج کامل یا جزئی، مشکلات تنفسی، لرزش شدید و بدتر شدن عملکرد بلع. در بدترین حالت، کمای مغزی رخ می دهد.
هنگامی که شریان مغزی قدامی آسیب می بیند، از دست دادن یک طرفه حس و از دست دادن تکلم مشاهده می شود. حرکات بیمار کند می شود یا اصلاً توانایی راه رفتن یا ایستادن ندارد.
اگر کوچکترین علائم آسیب شناسی تشخیص داده شود، لازم است درمان به موقع سکته مغزی انجام شود.
هدف از تشخیص، تعیین روش درمانی لازم است. انجام معاینه توسط متخصص در اولین ساعت پس از پذیرش بیمار بسیار مهم است. مراحل زیر دنبال می شود:
- نمونه گیری خون برای تعیین لخته شدن خون: ویسکوزیته، هماتوکریت، فیبرینوژن، الکترولیت ها و آنتی بادی های آنتی فسفولیپید.
- سی تی و ام آر آی. این مطمئن ترین روش برای تشخیص حوادث حاد عروق مغزی است. این به شما امکان می دهد نوع سکته را به درستی تعیین کنید، تومورها و آنوریسم ها را حذف کنید، اندازه و محل ضایعه را تعیین کنید و همچنین بیماری های عروقی را تشخیص دهید.
- اکوآنسفالوسکوپی این تکنیک در اولین ساعات سکته بسیار آموزنده نیست.
- بررسی رگ های مغزی با اشعه ایکس.
- تغییرات ECG در فشار خون.
- سونوگرافی مغز. در صورت عدم امکان انجام توموگرافی کامپیوتری و تصویربرداری رزونانس مغناطیسی استفاده می شود.
وظیفه اصلی درمان اورژانسی و فشرده در اولین دقایق پذیرش بیمار است، زیرا در این زمان تکنیک ترومبولیز موثر است. این امر باعث حفظ حیات نورون های نزدیک ناحیه نکروز و همچنین سلول های ضعیف شده می شود. علاوه بر این، در بیمارستان، در صورت سکته مغزی، درمان به ترتیب زیر انجام می شود:
- 1. یک مجموعه کلی برای حفظ عملکردهای حیاتی بدن انجام می شود.
- 2. در صورت لزوم داروهای کاهنده فشار خون، داروهای ضد انعقاد (در صورت داشتن فشار خون بالا، زخم، دیابت یا خونریزی)، داروهای وازواکتیو و ضد احتقان، داروهای ضد پلاکت و غیره تجویز می شود.
- 3. برای عادی سازی تنفس و اشباع ریه ها با اکسیژن، تمرینات تنفسی را انجام دهید. در موارد شدید، تهویه مصنوعی انجام می شود.
- 4. بازگرداندن گردش خون.
- 5. با استفاده از دیورتیک ها، تورم مغز را کاهش می دهند.
- 6. داروهای ضد روان پریشی برای جلوگیری از تشنج مکرر تجویز می شود.
- 7. اگر عملکرد بلع بدن مختل شود، برای بیمار یک رژیم غذایی نیمه مایع تجویز می شود یا تحت درمان تزریقی قرار می گیرد.
تصادف حاد ایسکمیک عروق مغزی می تواند منجر به عوارض زیر شود:
- فلج یا فلج یک طرف بدن؛
- اختلالات حساسیت درد در هر قسمت از بدن؛
- از دست دادن چشایی، شنوایی، کوری ناگهانی یا دوبینی؛
- مشکلات گفتار (هنگام صحبت کردن، انتخاب و تلفظ کلمات برای بیمار دشوار است).
- اختلالات حرکات پیچیده و هدفمند (آپراکسی)؛
- اختلال در عملکرد بلع بدن؛
- از دست دادن میدان های بینایی؛
- غش خود به خود؛
- ادرار غیر ارادی
لازم به ذکر است که با درمان مناسب و جلسات توانبخشی منظم می توان عوارض فوق را به طور کامل از بین برد و همچنین به ترمیم کامل بدن بیمار کمک کرد. و پس از مدتی، فرد می تواند به طور کامل به زندگی عادی بازگردد.
اگر کوچکترین مشکوک به سکته مغزی دارید، باید بلافاصله با آمبولانس تماس بگیرید. در این زمان نباید بیمار را بی دلیل مزاحم کرد (و بهتر است او را منزوی کرد) و او را در وضعیتی قرار داد که بالاتنه و سر بالا باشد. در مرحله بعد، باید به بیمار اجازه دهید آزادانه نفس بکشد. برای انجام این کار، باید ناحیه گردن و یقه را ماساژ دهید و دسترسی هوای تازه به اتاق را فراهم کنید.
اگر فردی رفلکسهای تهوع دارد، سر خود را به پهلو بچرخانید و دهان را با دستمال یا گاز تمیز کنید. این کار خطر ورود استفراغ به دستگاه تنفسی را از بین می برد.
اغلب، با سکته مغزی، یک تشنج صرع رخ می دهد که با از دست دادن هوشیاری و تشنج همراه است. در این مورد، نکته اصلی این است که گیج نشوید. بیمار باید به پهلو قرار گیرد و بالشی زیر سرش قرار گیرد. در مرحله بعد، به عنوان مثال، باید یک مداد یا خودکار را در دهان خود قرار دهید تا از گاز گرفتن زبان خود جلوگیری کنید. تحت هیچ شرایطی نباید حرکات بیمار را محدود کنید (او را با بازوها و پاها نگه دارید یا با بدن خود فشار دهید)، زیرا این کار فقط باعث افزایش گرفتگی عضلات و خطر شکستگی یا دررفتگی می شود.
یک اشتباه رایج استفاده از آمونیاک است که می تواند منجر به ایست تنفسی شود. اگر فردی ضربان قلب یا تنفس خود را از دست داده باشد، ماساژ مستقیم قلبی و تنفس مصنوعی می تواند کمک کند.
هر سال بر تعداد مبتلایان به این بیماری وحشتناک و کشنده افزوده می شود. این با یک سبک زندگی بی تحرک مدرن و همچنین تغذیه نامناسب که منجر به چاقی می شود تسهیل می شود. بنابراین توصیه می شود به طور منظم ورزش کنید (ورزش خود به خودی می تواند منجر به جهش فشار خون و پارگی عروق و رگ های خونی شود)، سبک زندگی فعال و رژیم غذایی مناسب داشته باشید. پیروی از این توصیه های ساده به میزان قابل توجهی خطر سکته مغزی را کاهش می دهد.
و کمی در مورد اسرار.
آیا تا به حال از درد قلب رنج برده اید؟ با توجه به این واقعیت که شما در حال خواندن این مقاله هستید، پیروزی به نفع شما نبود. و البته شما همچنان به دنبال راهی خوب برای بازگرداندن عملکرد قلب خود به حالت عادی هستید.
سپس آنچه را که النا مالیشوا در برنامه خود درباره روش های طبیعی درمان قلب و پاکسازی رگ های خونی می گوید بخوانید.
تمام اطلاعات موجود در سایت برای مقاصد اطلاعاتی ارائه شده است. قبل از استفاده از هر توصیه ای، حتما با پزشک خود مشورت کنید.
کپی برداری کامل یا جزئی از اطلاعات سایت بدون ارائه لینک فعال به آن ممنوع می باشد.
سکته مغزی چیست، چه نوع اختلالاتی وجود دارد و چگونه هر نوع آسیب شناسی تشخیص داده می شود
افراد مسن با این بیماری آشنا هستند که نام آن است ACVA - حادثه حاد عروق مغزییا به سادگی سکته مغزی تقریباً هر فرد مسن این بیماری را تجربه کرده است. درک علل سکته مغزی و درمان مناسب بیماری بسیار مهم است.
آن چیست؟
سکته مغزی یک علامت بالینی است که با اختلالات ناگهانی در عملکرد طبیعی گزینه های مغزی موجود در سر ظاهر می شود که مدت آن بیش از یک روز است.
علائم اصلی سکته مغزی عبارتند از:
- ناتوانی بدن بیمار در حرکت طبیعی؛
- اختلالات اندام های مسئول حساسیت؛
- نقض عملکرد صحیح دستگاه گفتار؛
- ناتوانی بیمار در بلعیدن؛
- سردرد مکرر؛
- از دست دادن هوشیاری.
یک اختلال غیرمنتظره در دستگاه گفتار، از دست دادن حساسیت بدن و مشکلات هماهنگی حرکت در 24 ساعت آینده ناپدید می شود. سپس در مورد حمله ایسکمیک ترانزیستوری صحبت می کنند. این بیماری به اندازه سکته مغزی خطرناک نیست، بلکه به سکته مغزی نیز اشاره دارد.
اگر بیماری مربوط به اختلال در عملکرد سیستم گردش خون باشد، به عنوان "CVA از نوع ایسکمی" شناخته می شود. در صورتی که یک متخصص خونریزی را تایید کند، بیماری به عنوان "CVA از نوع هموراژیک" مشخص می شود.
سکته ای که به سکته مغزی ختم می شود مرحله ای است که جریان خون به قسمتی از مغز متوقف می شود. این پدیده در اثر کاهش تن دیواره های عروق مغز ایجاد می شود و با اختلال در سیستم عصبی همراه است که نتیجه تخریب بخشی از بافت عصبی است.
ONMK - کد مطابق با ICD-10
در دهمین طبقهبندی بینالمللی بیماریها، سکته دارای کدهای متعددی است که با توجه به اختلالاتی که باعث بیماری شدهاند، با یکدیگر تفاوت دارند.
پیشگیری و درمان این بیماری در سطح ایالتی مورد توجه قرار می گیرد، زیرا سکته مغزی در یک سوم موارد کشنده است. 60 درصد از بیمارانی که از این بیماری رنج میبرند، معلولانی هستند که نمیتوانند بدون کمک اجتماعی کار کنند.
علل سکته مغزی
ACVA، مربوط به نوع ایسکمیک، در نتیجه پاتولوژی های موجود در بدن بیمار ایجاد می شود.
چنین بیماری هایی عبارتند از:
- بیماری هایپرتونیک؛
- ضایعات عروقی آترواسکلروتیک؛
- انفارکتوس میوکارد قبلی؛
- بیماری التهابی پوشش داخلی قلب؛
- اختلال در ریتم انقباضات عضله قلب؛
- تغییرات در عملکرد دریچه قلب؛
- فرآیندهای التهابی در دیواره رگ های خونی ماهیت سیستمیک؛
- اختلال در تون عروق خونی؛
- اتساع و توسعه غیر طبیعی عروق خونی؛
- آسیب شناسی سیستم گردش خون؛
- بروز لخته های خون؛
- دیابت.
ACVA نه تنها در جمعیت بزرگسال، بلکه در کودکان نیز رخ می دهد. این به این دلیل است که عروق مغز کودکان دارای برخی ناهنجاری ها در رشد خود هستند. خطر ابتلا به سکته مغزی در کودکانی که بیماری قلبی مادرزادی دارند مشاهده می شود.
هنگامی که سکته حاد رخ می دهد، تنها 30 درصد از کودکان به طور کامل بهبود می یابند. حدود پنجاه درصد دارای اختلالات غیر قابل درمان در سیستم عصبی هستند. 20 درصد موارد حوادث حاد عروق مغزی در کودکان کشنده است.
در چه مواردی می توان به سکته مغزی مشکوک شد؟
تشخیص سکته مغزی در صورتی انجام می شود که بیمار دارای اختلالات زیر در عملکرد بدن باشد:
- عدم حساسیت شدید در اندام ها؛
- از دست دادن بینایی تا نابینایی؛
- ناتوانی در تشخیص گفتار حریف؛
- از دست دادن تعادل، مشکلات هماهنگی؛
- سردردهای بسیار شدید؛
- سردرگمی هوشیاری.
تشخیص دقیق فقط پس از تشخیص انجام می شود.
مراحل انفارکتوس مغزی
ACVA دارای چندین مرحله از توسعه است. بیایید به هر یک از آنها با جزئیات بیشتری نگاه کنیم.
سکته مغزی ایسکمیک
این نوع سکته با قطع کامل جریان خون به نواحی خاصی از بافت مغز همراه است که با تخریب سلول های مغز و توقف عملکردهای اساسی آن همراه است.
علل سکته مغزی ایسکمیک
این نوع سکته در اثر انسداد جریان خون به هر سلول مغزی ایجاد می شود. در نتیجه فعالیت طبیعی مغز متوقف می شود. پلاکی متشکل از کلسترول نیز می تواند مانعی برای جریان طبیعی خون شود. این عامل بیش از 80 درصد از همه بیماری ها است.
گروه ریسک
ACVA اغلب در جمعیتی که دارای آسیب شناسی های زیر هستند ظاهر می شود:
- اختلالات عروقی با ماهیت آترواسکلروتیک؛
- افزایش شدید فشار خون؛
- انفارکتوس میوکارد گسترده قبلی؛
- کشش شریان؛
- نقایص قلبی که ماهیت اکتسابی یا مادرزادی دارند.
- افزایش ضخامت خون ناشی از دیابت:
- کاهش سرعت جریان خون، که نتیجه نارسایی قلبی است.
- اضافه وزن بدن؛
- حملات ایسکمیک ترانزیستوری که قبلاً توسط بیمار متحمل شده بود.
- مصرف بیش از حد الکل و محصولات تنباکو؛
- رسیدن به سن شصت سالگی؛
- استفاده از داروهای ضد بارداری خوراکی که در بروز لخته شدن خون نقش دارند.
علائم بیماری
- سردرد خفیف؛
- استفراغ؛
- فشار خون بالا برای مدت طولانی؛
- افزایش تون عضلات گردن؛
- این بیماری از همان ابتدا با اختلال در عملکرد حرکتی همراه است.
- اختلال در عملکرد دستگاه گفتار؛
- در تشخیص آزمایشگاهی مایع مغزی نخاعی، دارای رنگ بی رنگ است.
- خونریزی شبکیه وجود ندارد.
متخصصان مغز و اعصاب چندین دوره از ایجاد سکته مغزی ایسکمیک را با توجه به شدت بیماری تشخیص می دهند:
- تندترین. ماندگاری تا پنج روز؛
- تند. مدت زمان 21 روز است.
- بهبودی زودهنگام از لحظه رفع علائم حاد شش ماه طول می کشد.
- بهبودی دیرهنگام دوره توانبخشی دو سال طول می کشد.
- از بین بردن آثار. بیش از دو سال.
علاوه بر علائم عمومی، سکته مغزی ایسکمیک مغز با علائم موضعی مشخص می شود. بستگی به منطقه ای دارد که بیماری در آن رخ داده است.
و بنابراین، اگر شریان کاروتید داخلی تحت تأثیر قرار گیرد، علائم زیر ظاهر می شود:
- اختلال در سیستم بینایی در سمتی که انسداد رگ رخ داده است.
- حساسیت اندام ها در طرف مقابل ضایعه از بین می رود.
- فلج بافت عضلانی در همان ناحیه رخ می دهد.
- اختلالاتی در عملکرد دستگاه گفتار وجود دارد.
- عدم توانایی درک بیماری خود؛
- مشکلات جهت گیری بدن؛
- از دست دادن میدان دید.
هنگامی که شریان نخاعی باریک می شود، علائم دیگری قابل توجه است:
- از دست دادن شنوایی؛
- تکان خوردن مردمک ها هنگام حرکت در جهت مخالف؛
- اشیا دو برابر به نظر می رسند.
اگر ضایعه در ناحیه همراه با یک رگ خونی جفت نشده رخ دهد، علائم به شکل شدیدتری ظاهر می شوند:
- اختلالات شدید در عملکرد سیستم اسکلتی عضلانی؛
- مشکلات در ژست گرفتن؛
- بیان ناگهانی گفتار؛
- اختلال در عملکرد مشترک سیستم حرکتی بدن و اندام ها؛
- اختلال در عملکرد سیستم تنفسی؛
- اختلالات فشار خون.
در صورت آسیب به شریان مغزی قدامی:
- از دست دادن حس در طرف مقابل، معمولاً در ناحیه پا.
- کندی در حرکت؛
- افزایش تون بافت فلکسور عضلانی؛
- عدم تکلم؛
- بیمار نمی تواند بایستد یا راه برود.
اگر شکست با باز بودن طبیعی شریان مغزی میانی تداخل داشته باشد:
- نتیجه انسداد کامل تنه اصلی حالت کما شدید است.
- از دست دادن حساسیت در نیمی از بدن وجود دارد.
- سیستم موتور از کار می افتد.
- ناتوانی در تثبیت نگاه خود به یک جسم؛
- میدان های دید ناپدید می شوند.
- نقص در دستگاه گفتار وجود دارد.
- بیمار قادر به تشخیص اندام راست از اندام مقابل نیست.
اگر باز بودن شریان مغزی خلفی مختل شود، تصویر بالینی زیر مشاهده می شود:
- از دست دادن بینایی در یک یا هر دو چشم؛
- دو برابر شدن اشیا در چشم;
- ناتوانی در حرکت دادن کره چشم ها به یکدیگر؛
- بیمار حرکات تشنجی را تجربه می کند.
- با لرزش شدید مشخص می شود.
- ناتوانی در بلع غذا و بزاق به طور معمول؛
- فلج بدن در یک طرف یا هر دو طرف در یک زمان؛
- اختلال در سیستم تنفسی؛
- کمای مغزی
انسداد شریان ژنیکوله بینایی با علائم زیر همراه است:
- عدم وجود حس لامسه در طرف مقابل صورت و بدن؛
- اگر پوست بیمار را لمس کنید، درد شدیدی را تجربه می کند.
- درک نادرست از نور و ضربه زدن؛
- ساعد و مفاصل شانه خم شده است. انگشتان نیز در پایه خم شده اند.
ضایعات در ناحیه تالاموس بینایی با علائم زیر مشخص می شوند:
- حرکات بیمار دامنه وسیعی دارد.
- یک لرزش شدید وجود دارد.
- از دست دادن هماهنگی رخ می دهد؛
- نیمی از بدن حس خود را از دست می دهد.
- با تعریق شدید مشخص می شود.
- زخم بستر رخ می دهد.
شدیدترین مورد سکته مغزی، روند پیشرفت یک هماتوم داخل مغزی است. خونریزی در مسیرهای مایع مغزی نخاعی رخ می دهد و معده مغزی را پر از خون می کند. این بیماری "تامپوناد بطنی" نامیده می شود.
این مورد سکته مغزی شدیدترین است و تقریباً در همه موارد به مرگ ختم می شود. توضیح این موضوع جریان بدون مانع خون به مغز بیمار است.
درمان سکته مغزی از نوع ایسکمیک
علائم فوق ممکن است به طور غیرمنتظره در یکی از عزیزان ظاهر شود. ارائه کمک های اولیه به بیمار بسیار مهم است.
پس از تماس با آمبولانس، لازم است وضعیت بیمار با استفاده از تکنیک های زیر کاهش یابد:
- بیمار را در پهلو قرار دهید تا استفراغ بدون مانع از دهان قربانی خارج شود.
- سر باید کمی بلند شود.
- اگر تونومتر دارید، باید فشار خون خود را اندازه بگیرید. اگر افزایش شدید فشار به مقادیر بحرانی مشاهده شود، بیمار باید برای کاهش آن دارو را زیر زبان بگذارد.
- مقدار لازم هوای تازه را در اختیار بیمار قرار دهید.
- گردن بیمار را از هر گونه اجسام منقبض کننده آزاد کنید.
درمان در بیمارستان
پس از رسیدن به یک مرکز پزشکی، قربانی در بخش مراقبت های ویژه قرار می گیرد. در مرحله بعد، بیمار یک رژیم غذایی خاص تجویز می کند که بر تعادل تمام ریز عناصر ضروری تمرکز دارد. تنظیم تغذیه به گونه ای انجام می شود که رژیم غذایی حاوی غذاهای چرب، تند و شور نباشد.
سس مایونز و سایر چاشنی ها نیز باید حذف شوند. سبزیجات و میوه ها فقط در مرحله حاد بیماری محدود می شوند. اگر بیمار بیهوش باشد، غذا از طریق لوله پزشکی زودتر از دو روز بعد تامین می شود.
پس از تایید سکته، درمان بستری به مدت یک ماه ادامه می یابد. عواقب ابتلا به این بیماری بسیار شدید است.
کاهش شدید قدرت در بافت عضلانی در سمت مقابل مغز، ناحیه ای که آسیب دیده است. برخی از بیماران عملا راه رفتن را یاد می گیرند و دوباره حرکات عادی را انجام می دهند.
اختلال در کار عضلات صورت. کاهش قدرت فقط در ناحیه دهان، گونه ها و لب ها اتفاق می افتد. بیمار نمی تواند به درستی مایعات بخورد یا بنوشد.
اختلال در عملکرد دستگاه گفتار بسیار رایج است. این به دلیل آسیب به مرکز گفتار در مغز انسان است. بیمار یا به طور کامل گفتار را از دست می دهد یا سخنان شخص دیگری را درک نمی کند.
اختلال هماهنگی حرکتی در اثر آسیب به بخشهایی از سیستم عصبی مرکزی که مسئول عملکرد طبیعی سیستم حرکتی انسان هستند، ایجاد میشود. در موارد شدید، اختلالات ممکن است برای چندین ماه ادامه داشته باشد.
نقص در سیستم بینایی می تواند انواع مختلفی داشته باشد و به اندازه و محل ضایعه سکته مغزی بستگی دارد. معمولاً آنها در از دست دادن میدان های بینایی بیان می شوند.
اختلال در حساسیت در از دست دادن درد، احساس گرما و سرما بیان می شود.
توانبخشی
مرحله بسیار مهمی در مسیر بهبودی پس از سکته مغزی.
درمان با کیفیت شامل دسته های درمانی زیر است:
- فیزیوتراپی بازگشت بیمار به حرکت طبیعی اندام ضروری است. مجموعه تمرینات توسط پزشک معالج انتخاب می شود.
- مراجعه به گفتار درمانگر در صورت داشتن مشکل در گفتار و بلع بیمار تجویز می شود.
- فیزیوتراپی در دسترس ترین نوع درمان که در هر کلینیک قرار دارد.
- درمان دارویی. مرحله اصلی در روند بهبودی. این داروها عوارض پس از بیماری را کاهش داده و از خطر عود جلوگیری می کند.
- آموزش برای ذهن. توصیه می شود که بیمار تا حد امکان ادبیات بخواند، اشعار یا گزیده هایی از آثار را حفظ کند.
سکته مغزی از نوع هموراژیک
اجزایی که دارای اثر تغذیه ای هستند که شامل اکسیژن می شود از طریق شریان های کاروتید وارد مغز می شوند. آنها در جعبه جمجمه قرار دارند و شبکه ای از عروق را تشکیل می دهند که ریشه خون رسانی به سیستم عصبی مرکزی است. هنگامی که بافت شریانی از بین می رود، خون به مغز جریان می یابد.
علل
سکته مغزی از نوع هموراژیک در صورت خونریزی به داخل مغز از عروقی که یکپارچگی آن به خطر افتاده رخ می دهد. در نتیجه، یک هماتوم در مغز بیمار رخ می دهد که محدود به بافت مغز است. همچنین، خون از یک رگ ترکیده میتواند وارد ناحیه اطراف مغز شود.
گروه ریسک
باید توجه ویژه ای به وضعیت سلامت دسته های زیر از شهروندان شود:
- ابتلا به اتساع مادرزادی عروق خونی؛
- داشتن ناهنجاری در رشد شریان ها و وریدها؛
- ابتلا به بیماری های التهابی دیواره رگ های خونی؛
- با آسیب شناسی بافت همبند از ماهیت سیستمیک؛
- داشتن ضایعات عروق خونی همراه با اختلال در متابولیسم پروتئین؛
- سوء استفاده از داروهای تحریک کننده سیستم عصبی.
علائم
- سردرد حاد؛
- استفراغ مداوم؛
- از دست دادن مکرر هوشیاری برای یک دوره طولانی؛
- تقریباً در همه موارد، افزایش فشار خون وجود دارد.
- افزایش احساس ضعف در اندام ها؛
- اختلال در عملکرد اندام های مسئول حساسیت یا از دست دادن کامل حساسیت؛
- اختلال در عملکرد سیستم حرکتی؛
- اختلال در سیستم بینایی؛
- هیجان عصبی شدید؛
- هنگام تجزیه و تحلیل، مقدار کمی خون در مایع مغزی نخاعی مشاهده می شود.
درمان سکته مغزی از نوع هموراژیک
دارودرمانی شامل استفاده از داروهایی است که هدف آنها متوقف کردن خونریزی، کاهش اندازه ادم مغزی و آرام کردن سیستم عصبی است. آنتی بیوتیک ها و مسدود کننده های بتا استفاده می شود.
داروها می توانند باعث عود سکته مغزی شوند، بنابراین توصیه می شود این مشکل از طریق جراحی برطرف شود. اول از همه، جراح مغز و اعصاب ضایعه را از بین می برد و سپس نقص در رگ را برطرف می کند.
برگشت پذیری آسیب شناسی
در طی مطالعات تشخیصی، برگشت پذیر بودن علائم سکته مغزی ضروری است. هنگامی که مرحله برگشت پذیر است، سلول های مغز در مرحله فلج وجود دارند، اما یکپارچگی و کار کامل آنها مختل نمی شود.
اگر مرحله برگشت ناپذیر باشد، سلول های مغز مرده اند و به هیچ وجه قابل ترمیم نیستند. به این ناحیه "منطقه ایسکمیک" می گویند. اما درمان درمانی در این مورد امکان پذیر است.
هدف آن فراهم کردن نورون ها با تمام اجزای تغذیه ای در ناحیه ایسکمیک است. با درمان مناسب، عملکرد سلولی می تواند تا حدی بازسازی شود.
مشخص شد که یک فرد از تمام منابع بدن خود در روند زندگی خود استفاده نمی کند، از جمله اینکه تمام سلول های مغز درگیر نیستند. سلول هایی که در کار نیستند می توانند جایگزین سلول های مرده شوند و عملکرد کامل آنها را تضمین کنند. روند بسیار کند است، بنابراین توانبخشی کامل به مدت سه سال ادامه می یابد.
حمله ایسکمیک ترانزیستوری (TIA)
این بیماری نیز سکته مغزی است اما بر خلاف سکته مغزی ایسکمیک و هموراژیک موقتی است. در طی یک دوره زمانی، یک اختلال شدید در جریان خون در رگ های بزرگ مغز ایجاد می شود که در نتیجه سلول های آن از کمبود اکسیژن و مواد مغذی رنج می برند. علائم TIA - حمله ایسکمیک ترانزیستوری 24 ساعت طول می کشد و شبیه علائم سکته است.
اگر بیش از 24 ساعت گذشته باشد، اما بیماری فروکش نکرده باشد، به احتمال زیاد سکته مغزی ایسکمیک یا هموراژیک رخ داده است.
علائم
علائم حمله ایسکمیک ترانزیستور را در نظر بگیرید:
- کاهش حساسیت در یک طرف صورت، بدن، اندام تحتانی یا فوقانی وجود دارد.
- ضعف در بدن که ماهیت خفیف یا متوسط دارد.
- اختلال در عملکرد دستگاه گفتار، تا فقدان کامل گفتار یا مشکل در درک کلمات حریف.
- سرگیجه و از دست دادن هماهنگی؛
- صدای ناگهانی در گوش و سر؛
- سردرد و سنگینی.
این علائم به طور ناگهانی ظاهر می شوند و در عرض 3-4 ساعت ناپدید می شوند. مهلتی که حمله ایسکمیک ترانزیستوری را از سکته متمایز می کند بیش از یک روز نیست.
چه بیماری هایی می توانند باعث TIA شوند؟
TIA می تواند توسط بیماری های زیر ایجاد شود:
- افزایش مداوم فشار خون که مزمن است.
- بیماری مزمن عروق مغزی؛
- تغییر در لخته شدن سلول های خون؛
- کاهش ناگهانی فشار خون؛
- عدم امکان جریان طبیعی خون از طریق شریان ناشی از انسداد مکانیکی؛
- آسیب شناسی ساختار عروق مغزی.
حمله ایسکمیک ترانزیستوری را می توان و باید درمان کرد! علیرغم این واقعیت که علائم آن نسبتاً سریع از بین می رود، این بیماری قبلاً نشان دهنده نقص عملکرد بدن است و در صورت عود می تواند منجر به سکته شود!
گروه ریسک
- کسانی که مقادیر بیش از حد تنباکو و محصولات الکلی مصرف می کنند.
- ابتلا به فشار خون مزمن؛
- داشتن سطوح بالای کلسترول در خون؛
- افراد مبتلا به دیابت؛
- داشتن وزن اضافی بدن؛
- داشتن یک سبک زندگی بی تحرک.
خطر حمله ایسکمیک ترانزیستوریزه کمتر از سکته مغزی نیست. تا 8 درصد از بیماران TIA در آینده در عرض یک ماه پس از حمله دچار سکته مغزی می شوند. در 12 درصد از بیماران، سکته در عرض یک سال و در 29 درصد در پنج سال آینده رخ می دهد.
درمان حمله ایسکمیک ترانزیستوری
در بیمارستان انجام می شود.
مطالعات تشخیصی شامل مراحل زیر است:
- مراجعه به متخصص قلب، آنژیولوژیست و چشم پزشک. برای بیمار مشاوره با روانشناس پزشکی تجویز می شود.
- برای انجام یک تجزیه و تحلیل آزمایشگاهی، بیمار باید تحت آزمایش خون و ادرار عمومی و همچنین خون برای تجزیه و تحلیل بیوشیمیایی قرار گیرد.
- الکتروکاردیوگرافی؛
- توموگرافی کامپیوتری مغز؛
- اشعه ایکس نور؛
- به طور مداوم فشار خون خود را چک کنید.
قربانی تنها در صورتی مجاز به رفتن به خانه است که عود TIA منتفی باشد یا در صورت تکرار حمله، بیمار فرصت بستری شدن فوری در بیمارستان را داشته باشد.
درمان حمله ایسکمیک گذرا شامل مصرف داروهای خوراکی زیر است:
- که هدف آن رقیق کردن خون است.
- وازودیلاتورها؛
- کاهش سطح کلسترول خون؛
- با هدف عادی سازی فشار خون.
خوب است که درمان دارویی را با بالنیوتراپی و فیزیوتراپی ترکیب کنید.
جلوگیری
برای جلوگیری از وقوع و عود حمله ایسکمیک ترانزیستور، مجموعه ای از اقدامات پیشگیرانه باید دنبال شود:
- ورزش کنید و قبلاً با متخصص خود برنامه تمرینی تهیه کرده باشید.
- رژیم غذایی خود را با کاهش میزان غذاهای چرب، شور و تند تنظیم کنید.
- کاهش مصرف الکل و محصولات تنباکو؛
- وزن بدن خود را کنترل کنید.
الگوریتم معاینه
ACVA را می توان با علائم مشخصه تشخیص داد، اما به منظور تعیین وسعت بیماری و نوع ACVA آن،
انجام یک سری آزمایشات تشخیصی ضروری است.
معاینه توسط متخصص بلافاصله پس از پذیرش بیمار در یک مرکز پزشکی؛
گرفتن خون برای تجزیه و تحلیل آزمایشگاهی برای ارزیابی وضعیت سطح گلوکز، انعقاد، آنزیم ها.
توموگرافی کامپیوتری در این مورد به شما امکان می دهد اطلاعات کامل تری در مورد بیماری به دست آورید. در 24 ساعت اول پس از یک اختلال ایسکمیک، تعیین محل ناحیه آسیب دیده ممکن نیست.
این مشکل را می توان با انجام تصویربرداری رزونانس مغناطیسی حل کرد.
آنژیوگرافی عروق مغزی کمک می کند تا با دقت قابل اعتماد ناحیه ای که ضایعه در آن رخ داده یا سطح باریکی شریان تعیین شود. با این مطالعه می توان آنوریسم و ارتباط پاتولوژیک بین سیاهرگ ها و شریان های مغز را تشخیص داد.
اما نتایج به دست آمده به ما اجازه نمی دهد که میزان تخریب بافت عصبی را به درستی ارزیابی کنیم. راه حل این مشکل ترکیب آنژیوگرافی عروقی با سایر روش های تشخیصی است.
مصرف مایع مغزی نخاعی برای آزمایشات آزمایشگاهی تهدیدی برای زندگی بیمار است، اما این مطالعه به ما اجازه می دهد تا مشخص کنیم که چه نوع سکته مغزی است.
این روش تشخیصی عمدتاً در موسسات پزشکی که تجهیزات پیشرفته تری ندارند استفاده می شود.
پیش بینی
یک نتیجه مطلوب پس از بیماری، دسته ای از شهروندان را دارد که شکل کوچکی از سکته مغزی حاد را تجربه کرده اند. با محدودیت های جزئی، این بیماران می توانند فعالیت های خود را عادی کنند.
آمارها نشان می دهد که 40 درصد از مرگ و میرها در یک ماه اول پس از بیماری رخ می دهد. 70 درصد علائم ناتوانی را در ماه اول نشان می دهند. طی 6 ماه آینده، 40 درصد از کار افتاده می شوند. پس از دو سال، علائم ناتوانی در 30 درصد بیماران قابل مشاهده است.
سکته مغزی ایسکمیک یک اختلال حاد گردش خون مغزی است که به دلیل توقف جریان خون به مغز است. این بیماری در بین افراد در هر سنی شایع است، اگرچه اغلب افراد مسن آن را تجربه می کنند. تنها 20 درصد از بیمارانی که دچار این نوع سکته شده اند به زندگی کامل باز می گردند. بنابراین، ارائه به موقع مراقبت های پزشکی برای چنین بیمارانی بسیار مهم است.
انواع
جریان ناکافی خون ناشی از سکته مغزی منجر به اختلال در بسیاری از عملکردهای عصبی می شود. این معمولاً از انسداد عروق مغزی توسط لختههای خون یا آمبولی ناشی میشود که منجر به مرگ بخشهای خاصی از مغز میشود. سلول های آسیب دیده دیگر کار نمی کنند و تمام وظایفی که انجام می دهند دیگر انجام نمی شوند.
طبق ICD، ایسکمیک دارای کد I63 است. نورولوژی آن را مطالعه و درمان می کند. پزشکان انواع مختلفی از سکته مغزی را از این نوع تشخیص می دهند. طبقه بندی اصلی مکانیسم توسعه بیماری و شدت کلی سکته را در نظر می گیرد.
با توجه به مکانیسم های توسعه، پنج نوع متمایز می شود:
- آتروترومبوآمبولیک - توسعه با آترواسکلروز شریان های بزرگ در مغز همراه است.
- آمبولی قلبی - همراه با ظهور آمبولی به دلیل ایجاد آریتمی، نقص قلبی، اندوکاردیت یا سایر بیماری ها.
- لاکونار - زمانی ایجاد می شود که عروق کوچک در مغز با هم همپوشانی دارند و باعث ایجاد حفره یا نرم شدن ماده خاکستری می شود.
- سکته مغزی ایسکمیک با علت متفاوت - با علل نادر دیگری از جمله تشریح شریان مغزی، میگرن و بیماری عروقی رخ می دهد.
- علت ناشناخته - ناشی از یکی از چندین عامل ممکن است؛ تعیین دقیق آن ممکن نیست.
بر اساس شدت، سکته مغزی ایسکمیک به سه نوع طبقه بندی می شود:
- خفیف - علائم خفیف هستند، در عرض چند هفته به طور کامل ناپدید می شوند، در برخی موارد ممکن است کاملاً غیر قابل توجه باشند.
- متوسط - همه علائم محدود به تظاهرات عصبی است، تفکر کافی است، مغز به طور طبیعی کار می کند.
- شدید - علائم آسیب مغزی ظاهر می شود، تفکر مختل می شود، بیمار نیاز فوری به کمک دارد.
نوع دقیق سکته مغزی را تنها پس از انجام مراحل تشخیصی می توان تعیین کرد. انجام این کار بسیار مهم است، زیرا پیش آگهی و داروهای تجویز شده توسط پزشک به نوع بیماری بستگی دارد.
از کل موارد سکته مغزی، سهم سکته های مغزی ایسکمیک حدود 75 درصد است و 25 درصد باقیمانده هموراژیک هستند.
علل
حوادث حاد ایسکمیک عروق مغزی حتی در افراد سالم نیز ممکن است رخ دهد. مردان 30 تا 80 ساله بیشتر در معرض ابتلا به این بیماری هستند. پس از 80 سال، برعکس، معمولاً زنان دچار چنین اختلالاتی می شوند. حتی یک کودک نیز می تواند سکته مغزی را تجربه کند، اگرچه این بیماری در افراد بالای 50 سال شایع است. گاهی اوقات وراثت یا استرس منظم برای ایجاد این نوع اختلال گردش خون کافی است.
علل اصلی سکته مغزی:
- آترواسکلروز؛
- فشار خون شریانی؛
- دیابت؛
- استئوکندروز گردن رحم؛
- عادت های بد؛
- اضافه وزن داشتن؛
- سبک زندگی منفعل
بیشتر اوقات، این بیماری توسط آترواسکلروز تحریک می شود. طبق مشاهدات پزشکان، تقریباً 90٪ موارد سکته مغزی ناشی از این آسیب شناسی خاص است. این تاثیر مستقیم بر خون رسانی دارد زیرا با بیماری شریانی مرتبط است. خطر بروز آن در کسانی که حمله قلبی داشته اند یا از بیماری قلبی رنج می برند افزایش می یابد.

علائم
در این نوع سکته، علائم به اصلی و کانونی تقسیم می شوند. اولین مورد تقریباً به طور کامل در اکثر قربانیان سکته مغزی آشکار می شود. مورد دوم تنها زمانی رخ می دهد که اختلالات در مناطق خاصی از مغز و آسیب به عروق خاص وجود داشته باشد. در برخی موارد، علائم سکته مغزی از نوع ایسکمیک ممکن است غیر استاندارد باشد. به عنوان مثال، سکته مغزی لکونار باعث تشنج بدون بسیاری از علائم دیگر می شود.
علائم اصلی:
- اختلالات هوشیاری، گاهی اوقات کما امکان پذیر است.
- سردرد شدید، سرگیجه؛
- حالت تهوع، استفراغ؛
- ناراحتی در ناحیه قلب؛
- مشکلات بینایی، دوبینی، نیستاگموس؛
- فلج بخشی یا تمام بدن؛
- گفتار نامفهوم، آفازی؛
- از دست دادن هماهنگی حرکات؛
- انحراف صورت
علائم کانونی گاهی شدیدتر است. با وجود تظاهرات خاص، تعیین محل دقیق منطقه آسیب دیده از آن غیرممکن است. در برخی موارد، علائم ممکن است مختلط باشد و باعث نادرست بودن آنها شود. به عنوان مثال، اگر یک شریان آسیب ببیند، علائم از شریان دوم و سوم ظاهر می شود، هر چند آنها سالم هستند. خیلی به ویژگی های فردی بیمار و ماهیت سکته مغزی بستگی دارد.

کانون ها و ویژگی های علائم:
- شریان مغزی قدامی - فلج پا، که در سمت مخالف نیمکره آسیب دیده قرار دارد، ادرار کنترل نشده.
- شریان مغزی میانی - ناتوانی در انجام حرکات مورد نظر، اختلالات گفتاری و ادراک.
- شریان مغزی خلفی - ناهماهنگی کار عضلات، عدم حساسیت بدن در سمت چپ یا راست، مشکلات حافظه و گفتار.
- شریان کاروتید داخلی - فلج نیمی از بدن یا یک اندام، مشکلات در گفتار.
- شریان پرز قدامی - ضعف شدید و از دست دادن حس در نیمی از بدن، اختلالات گفتار و بینایی.
- شریان های پایه و مهره ای - فلج اندام چپ یا راست، از دست دادن حساسیت، اختلال بینایی، آسیب به عصب صورت.
- شریان های مخچه خلفی - از دست دادن حس صورت، مشکلات گفتاری، عدم درک دما و درد.
سکته مغزی ایسکمیک به طور ناگهانی ظاهر می شود. اغلب این اتفاق در صبح یا شب رخ می دهد. بسیار مهم است که در این لحظه شخصی در کنار فرد باشد که بتواند با آمبولانس تماس بگیرد.
تفاوت با نوع هموراژیک
اگر زیرگروه های سکته ایسکمیک بسیار شبیه باشند، نوع هموراژیک با هر یک از آنها تفاوت اساسی خواهد داشت. ویژگی اصلی این نوع سکته مغزی این است که فقط یک اختلال گردش خون نیست، بلکه یک خونریزی در مغز است.
به طور معمول، سکته مغزی هموراژیک بسیار سریع ایجاد می شود. گاهی همه چیز ممکن است در عرض چند دقیقه اتفاق بیفتد. اگر کمک های پزشکی در مدت کوتاهی ارائه نشود، نجات جان یک فرد ممکن نخواهد بود. اما حتی با ورود سریع پزشکان، خطر عوارض زیادی وجود دارد. یکی از شدیدترین آنها تورم بافت مغز است.
با توجه به علائم بالینی، سکته مغزی هموراژیک نیز ویژگی های متمایز خود را دارد:
- از دست دادن هوشیاری؛
- خواب آلودگی یا بی قراری ناگهانی؛
- سردرد همراه با سرگیجه؛
- حالت تهوع تبدیل به استفراغ؛
- احساس گرما، عرق کردن؛
- ضربان قلب سریع، اختلالات ریتم.
علائم کانونی نیز ممکن است ایجاد شود. آنها بستگی به این دارند که کدام نیمکره مغز آسیب دیده باشد. ممکن است بیمار دچار اختلال در عملکرد حرکتی، فلج شدن کل بدن شود و کنترل ادرار و مدفوع را متوقف کند. اگر نیمکره چپ بیمار تحت تاثیر قرار گرفته باشد، مشکلات عضلانی در سمت راست ایجاد می شود. اگر سمت راست آسیب دیده باشد، سمت چپ آسیب دیده است. سمت چپ آسیب دیده مغز منجر به اختلال در گفتار و تفکر می شود. درست باعث ایجاد مشکل در جهت گیری در فضا، ادراک و تخیل می شود. از دست دادن کامل حافظه نیز امکان پذیر است.
خطرناک ترین چیز آسیب به بصل النخاع است، زیرا می تواند منجر به توقف کامل تنفس شود. بدون مداخله فوری پزشکی، احتمال مرگ تقریبا 100٪ است. میزان کلی مرگ و میر در سکته مغزی حاد که از نوع هموراژیک رخ می دهد بیش از 30٪ است.
کمک های اولیه
تعیین سکته مغزی در خانه چندان دشوار نیست. اگر فردی شروع به رفتار عجیب کرد، باید از او بخواهید که به سؤالی پاسخ دهد، لبخند بزند یا دندان هایش را خالی کند و همچنین دستان خود را 90 درجه به مدت 5 ثانیه بالا بیاورید. گفتار او نامفهوم خواهد بود، صورتش مخدوش می شود و یک اندام نمی تواند خود را نگه دارد و به سادگی می افتد. در این مورد، شما باید بلافاصله با آمبولانس تماس بگیرید.
کمک های اولیه به خود محدود به اقدامات ساده است:
- فرد را در حالت افقی قرار دهید.
- سر او را با یک بالش یا پارچه نرم بالا بیاورید.
- یقه، سوتین و کمربند را باز کنید.
هنگام استفراغ باید بیمار را به پهلو بچرخانید، زبان را از دهان خارج کرده و فشار دهید تا نتواند به عقب بچسبد. طبق توصیه های رایج، تحت هیچ شرایطی نباید گوش ها یا سایر قسمت های بدن را مالش دهید - چنین اقداماتی می تواند احساس حتی بدتر در فرد ایجاد کند. همچنین دادن دارو به قربانی اکیدا ممنوع است.

بلافاصله پس از ورود، پزشکان اورژانس معاینه سریع بیمار را انجام می دهند، وضعیت او را ارزیابی می کنند و احتمال سکته مغزی را بررسی می کنند. برای این منظور، آنها با او صحبت می کنند، تنفس او را مشاهده می کنند، فشار خون و نبض او را اندازه گیری می کنند و همچنین به ریه های او گوش می دهند. در صورت امکان، پزشکان بلافاصله نوار قلب را انجام می دهند. در راه رسیدن به بخش عصبی بیمارستان، ممکن است لازم باشد فشار خون کاهش یابد، تشنج متوقف شود، از ادم مغزی جلوگیری شود و سایر اقدامات با هدف حفظ جان بیمار انجام شود.
در حالی که فرد هوشیار است و می تواند صحبت کند، باید متوجه شد که آیا او بیماری های مزمن دارد و آیا دارو مصرف می کند یا خیر.
تشخیص
اولین بخش تشخیص، زمانی که بیمار در یک مرکز درمانی بستری می شود، معاینه و بررسی علائم توسط پزشک معالج است. او هر چیزی را که مشاهده می کند ثبت می کند و بر این اساس تشخیص اولیه می دهد. و پس از این، بیمار برای تشخیص کامل برای تایید وضعیت فرستاده می شود.
معاینات پایه:
- آزمایش خون - بررسی لخته ها؛
- - جستجوی مناطق آسیب دیده در مغز و تعیین ابعاد آنها.
- سونوگرافی عروق - مطالعه باز بودن عروق در خارج از جمجمه.
- TCD - مطالعه باز بودن شریان مغزی.
- آنژیوگرافی MR - بررسی اضافی باز بودن عروق در مغز.
- ECG - ارزیابی ریتم طبیعی قلب؛
- سونوگرافی قلب - بررسی قلب برای وجود لخته خون.
معمولاً فقط بخشی از روش ها تجویز می شود. گاهی اوقات فقط چند مورد از آنها برای تشخیص کافی است. فقط پزشک معالج می تواند تعیین کند که کدام یک از آنها استفاده شود. در صورت لزوم، می توان آنها را با سایر ابزارهای تشخیصی تکمیل کرد.
رفتار
هدف اولیه در درمان سکته مغزی ایسکمیک بازگرداندن جریان خون به مغز و به حداقل رساندن عواقب آن است. این از طریق درمان دارویی به دست می آید، اما گاهی اوقات ممکن است جراحی اضافی مورد نیاز باشد.
پزشکان چه اهدافی را تعیین می کنند:
- کنترل دمای بدن؛
- رفع سردرد؛
- خلاص شدن از شر تشنج؛
- عادی سازی تعادل آب و الکترولیت؛
- اصلاح فشار خون و عملکرد قلب؛
- اشباع بدن با اکسیژن؛
- ردیابی سطح گلوکز
یکی از مهم ترین دسته داروها برای درمان سکته مغزی از نوع ایسکمیک، عوامل ترومبولیتیک هستند. آنها به حل شدن لخته خون تشکیل شده در شریان ها کمک می کنند. چنین داروهایی حداکثر اثربخشی را در اولین ساعات پس از سکته مغزی نشان می دهند. ممکن است با برخی از بیماری های مزمن ناسازگار باشند، به همین دلیل است که همیشه نمی توان آنها را تجویز کرد.
محافظ های عصبی دومین وسیله مهم در نظر گرفته می شوند. آنها مغز را تحریک می کنند، که به کوچک شدن ناحیه آسیب دیده از سکته کمک می کند. اثربخشی چنین داروهایی مشکوک است، اما اکثر پزشکان به آن اطمینان دارند. بعداً علاوه بر این دو نوع دارو، داروهای ضد فشار خون و آریتمی نیز تجویز می شود. در صورت لزوم، اکسیژن درمانی برای افزایش سطح اکسیژن در خون انجام می شود. در مواردی که این رقم به 92% و کمتر کاهش می یابد مورد نیاز است. اگر چنین درمانی تأثیری نداشته باشد، بیمار تهویه مصنوعی تجویز می کند.
در کنار درمان دارویی، گروهی از پزشکان متشکل از متخصص قلب، مغز و اعصاب، روانشناس و گفتار درمانگر با استفاده از روشی غیردارویی، وضعیت را عادی کرده و علائم را تسکین می دهند. اثربخشی اقدامات آنها بستگی به شدت سکته مغزی در بیمار دارد.
در سخت ترین شرایط ممکن است نیاز به جراحی باشد. معمولاً در غیاب نتایج حاصل از درمان دارویی تجویز می شود، زیرا تنها در اولین ساعات پس از انسداد، احتمال از بین بردن لخته خون با کمک دارو وجود دارد. در حین عملیات، یک دستگاه مخصوص به داخل رگ وارد می شود. لخته را درگیر می کند و به آرامی آن را از بین می برد. پس از این، بازیابی وضعیت بیمار و از بین بردن تمام عواقب سکته مغزی که ممکن است به شکل عوارض ایجاد شود، باقی می ماند.
بهبود
در مرحله بهبودی، اجتناب از پنومونی احتقانی، ترومبوفلبیت و زخم بستر بسیار مهم است. بنابراین بیمار بستری باید به دقت تحت نظر و مراقبت قرار گیرد. به طور دوره ای باید آن را در طرف های مختلف برگردانید. در این مورد، باید مطمئن شوید که ورق جمع نمی شود.

روند بهبودی پس از اختلال گردش خون باید سیستمیک و ثابت باشد. هنگامی که فرد کمی احساس بهتری پیدا می کند، به ژیمناستیک غیرفعال همراه با ماساژ نیاز دارد. برای انجام این کار، توصیه می شود متخصصی را استخدام کنید که بتواند از اجرای باکیفیت تمام اقدامات توانبخشی اطمینان حاصل کند. بعداً فرد در حال بهبودی باید مستقل درس بخواند. برای این کار او را به فیزیوتراپی می فرستند. آموزش روی شبیه سازهای ویژه کارایی بالایی را نشان می دهد. در همان زمان، پزشکان داروهای مفیدی را تجویز می کنند که به شما کمک می کند تا به سرعت به حالت عادی برگردید.
یکی از اجزای مهم بهبودی، کار با روانپزشک و گفتار درمانگر است. آنها به عادی سازی فرآیندهای فکری، بازیابی حافظه و منطق و همچنین اصلاح عملکردهای گفتاری کمک می کنند. پس از مدتی، فرد دوباره می تواند به طور کامل با دیگران ارتباط برقرار کند و حتی کار کند.
تغذیه
بهبودی پس از سکته مغزی الزاماتی برای کیفیت تغذیه دارد. یک رژیم غذایی خاص به جلوگیری از برخی مشکلات سلامتی و همچنین تسریع بازگشت به زندگی عادی کمک می کند.
ایجاد رژیم غذایی از محصولات زیر ضروری است:
- غلات سالم؛
- ماهی بدون چربی، غذاهای دریایی؛
- گوشت سفید یا قرمز؛
- انواع توت ها، میوه ها؛
- محصولات لبنی.
گوشت و ماهی را فقط باید به صورت آب پز سرو کرد. هنگام پخت و پز، استفاده از روغن گیاهی مجاز است - پس از سکته حاد مفید خواهد بود. توصیه می شود نمک اضافه نکنید، زیرا می تواند بر سلامت کلی شما تأثیر منفی بگذارد و اثربخشی برخی داروها را کاهش دهد.
شما باید به طور کامل از غذاهای زیر اجتناب کنید:
- غذاهای سرخ شده و دودی؛
- غذاهای چرب؛
- ظروف با مقدار زیادی ادویه؛
- محصولات نانوایی
عادات بد مشمول ممنوعیت شدیدتری هستند. نوشیدن مشروبات الکلی حتی اگر کم الکل باشد اکیدا ممنوع است. شما هم نمی توانید سیگار بکشید. این ممنوعیت نه تنها برای دوره بهبودی اعمال می شود - نوشیدن الکل و سیگار برای همیشه ممنوع است، زیرا این امر می تواند باعث مشکلات مکرر گردش خون در آینده شود.
پیش بینی
میزان مرگ و میر ناشی از سکته مغزی بسیار بالاست. طبق آمار، بیش از 30 درصد از بیماران در ماه اول پس از اختلال گردش خون حتی با درمان مناسب جان خود را از دست می دهند. از کسانی که زنده می مانند، تنها 20 درصد قادر به بازگشت به زندگی کامل و بازیابی کامل عملکردهای بدن هستند. کسانی که سکته مغزی لاکونار را تجربه کرده اند، بیشترین شانس برای نتیجه مطلوب را دارند. این نوع سکته یکی از کم خطرترین ها محسوب می شود.

پیش بینی به عوامل مختلفی بستگی دارد:
- سرعت مراقبت های پزشکی؛
- درجه آسیب مغزی؛
- ویژگی های فردی بیمار؛
- کیفیت اجرای توصیه ها برای مرمت
عواقب سکته مغزی می تواند خود را به درجات مختلفی نشان دهد. اگر یکی از بیماران با تکلم مشکل داشته باشد، دیگری اصلا قادر به تفکر کامل نیست. ممکن است پس از درمان مشکلات زیادی باقی بماند. سخت ترین آنها می تواند به طور مستقیم در طول درمان ایجاد شود. این شامل خونریزی شدید ناشی از اثرات داروهای ترومبولیتیک است. خطر مرگ در این مورد به شدت افزایش می یابد.
اغلب، پس از بهبودی، بیماران باید با اختلالات حرکتی، مشکلات گفتاری و اختلالات عملکردهای شناختی یا عاطفی-ارادی دست و پنجه نرم کنند.
حادثه حاد عروق مغزی (ACVA) به طور ناگهانی رخ می دهد، اما شرایطی وجود دارد که می تواند به عنوان محرک عمل کند، این موارد عبارتند از:
- فشار خون بالا؛
- کلسترول؛
- چاقی؛
- سیگار کشیدن؛
- فشار.
ایسکمی چیست؟
ایسکمی مغزی زمانی رخ می دهد که جریان خون کافی به ناحیه خاصی از مغز وجود نداشته باشد. وقتی خون کافی وجود ندارد، سلولهای عصبی این ناحیه از اکسیژن و مواد مغذی محروم میشوند، زیرا در فرمت صحیح کار نمیکنند.
اگر جریان خون بلافاصله بازسازی نشود، سلولهای ناحیه آسیبدیده شروع به مردن میکنند و این میتواند منجر به آسیب و آسیب شود که میتواند باعث تغییرات مرتبط شود.
میزان این اثرات به عوامل متعددی مانند سلامت قبلی قربانی، زمانی که جریان خون قطع شده است یا ناحیه ای از مغز که در آن آسیب رخ داده است، بستگی دارد.
عوامل خطر
ایسکمی مغزی یا سکته مغزی معمولاً به طور ناگهانی رخ می دهد. افرادی هستند که بیش از دیگران مستعد ابتلا به آن هستند و این تا حد زیادی به وضعیت سلامت و سبک زندگی آنها بستگی دارد. ما جنبه هایی را که باید برای جلوگیری از این اپیزودهای خطرناک در نظر گرفته شوند، به تفصیل شرح می دهیم:
- کنترل فشار خون: فشار خون بالا مهمترین عامل خطر است. داشتن فشار خون بالا می تواند خطر ایسکمی یا خونریزی مغزی را تا 5 برابر افزایش دهد.
- کنترل کلسترول: به سالم نگه داشتن عروق کمک می کند و بنابراین از سکته مغزی جلوگیری می کند. از رژیم غذایی پیروی کنید، غذاهای غنی از فیبر و ویتامین ها را ترجیح دهید و چربی های حیوانی را محدود کنید.
- پیشگیری از دیابت: این یک عامل خطر مهم است زیرا روند پیری رگهای خونی را تسریع میکند و تمام رگهای خونی بدن را تحت تأثیر قرار میدهد. سعی کنید وزن مناسبی داشته باشید و غذاهای تصفیه شده را محدود کنید.
- ورزش: این کار از شریان های مغز و قلب محافظت می کند. با 25 دقیقه فعالیت بدنی متوسط، می توانید خطر ابتلا به ایسکمی مغزی را به میزان قابل توجهی کاهش دهید.
- نه به سیگار: ترک سیگار و کنترل مصرف الکل باید یکی از اولین اولویت های شما برای محافظت از خود در برابر سکته مغزی و سایر بیماری های قلبی عروقی باشد.
- داروهای ضد بارداری هورمونی: داروهایی وجود دارند که افراد را بیشتر در معرض ابتلا به ایسکمی مغزی قرار می دهند، به خصوص اگر به سایر عوامل خطر اضافه شوند. هورمونهای موجود در قرصهای ضدبارداری ممکن است باعث تشکیل لخته شوند و در نتیجه احتمال ایسکمی را افزایش دهند. خطر کم است، بهتر است استفاده از آنها را در زنان بالای 30 سال که دارای فشار خون بالا، چاقی و عادات بد هستند محدود کنید.

نشانه ها
برای مبارزه با سکته مغزی، مهمترین چیز این است که سریع عمل کنید، زیرا هر دقیقه مهم است. یادگیری تشخیص علائم سکته مغزی برای اینکه بتوان به سرعت عمل کرد و در نتیجه عواقب بیماری را کاهش داد، ضروری است.
ممکن است بدانید چه اتفاقی برای شما می افتد، اما وضعیت شما ممکن است برای دیگران یک راز باقی بماند. هنگامی که اولین علائم ظاهر شد، باید در اسرع وقت با اطلاع رسانی به اورژانس اقدام کنید.
در اینجا برخی از علائم و نشانه هایی وجود دارد که باید به شما هشدار دهد.
کمبود نیرو
ممکن است در یک پا یا بازو احساس ضعف و کمبود قدرت کنیم. این علامت شایع ترین است و در هر دو اندام و در یک طرف بدن دیده می شود. همچنین ممکن است متوجه سوزن سوزن شدن و کاهش حس شوید. احساسات مشابهی را نیز می توان در صورت مشاهده کرد.
لبخند نامتقارن
اغلب اتفاق می افتد که در هنگام سکته ممکن است مشاهده کنید که دهان کمی منحرف شده و فرد در لبخند زدن دچار مشکل می شود. او ممکن است در نوشیدن مایعات مشکل داشته باشد زیرا از یک طرف بیرون می ریزد.

نشانه های دیگر
اگر این بیماری پشت مغز (ناحیه ورتبروبازیلار) را درگیر کند، ممکن است باعث ایجاد آن شود دوبینی و مشکل در صحبت کردن.
اگر احساس سرگیجه می کنید، ممکن است یک حادثه ایسکمیک عروق مغزی ناحیه ای از مغز را که تعادل را کنترل می کند تحت تاثیر قرار دهد. در این حالت، ممکن است متوجه شوید که در هماهنگی حرکات خود مشکل دارید.
یکی دیگر از علائمی که باید ما را به ایسکمی مغزی مشکوک کند این است تغییر ناگهانی در بینایی. گاهی اوقات می تواند دوبینی باشد و در موارد دیگر می تواند از دست دادن ناگهانی باشد. این از دست دادن ممکن است کامل باشد، اگرچه اغلب تنها یک ناحیه بینایی را تحت تأثیر قرار می دهد. این می تواند در یک یا هر دو چشم اتفاق بیفتد.
مشکل ناگهانی صحبت کردن یا درک نیز ممکن است نشان دهنده سکته مغزی باشد.اگر در حال مکالمه هستید و ناگهان در ساختن کلمات یا جملات مشکل دارید، می تواند نشانه یک بیماری باشد. به همین ترتیب، اگر احساس می کنید نمی توانید کلمات را طوری درک کنید که انگار به زبان دیگری با شما صحبت می کنند، این می تواند نشانه ای از بیماری عروقی باشد.
سردرد ناگهانی
احساس سردرد شدید، سکته مغزی، به ویژه خونریزی مغزی، ممکن است به طور ناگهانی ظاهر شود. با این حال، مهم است که نگران نباشید زیرا ممکن است به دلیل دیگری نیز سردرد باشد. اگر درد با علائم مشکوک دیگری مانند سوزن سوزن شدن یا مشکل در حرکت بخشی از بدن همراه باشد، باید نگران باشید.
سکته مغزی وضعیتی است که در آن خون به مغز نمی رسد.این می تواند به دو دلیل مختلف اتفاق بیفتد: به دلیل لخته شدن خون، که چیزی است که رگ ها یا شریان ها را مسدود می کند، یا به دلیل پارگی در یکی از این وریدها که خون از طریق آن "حرکت می کند".
سکته مغزی ایسکمیک که به عنوان سکته مغزی ایسکمیک نیز شناخته میشود، زمانی رخ میدهد که وقفه در جریان خون در اثر لختهای ایجاد شود که یک رگ خونی در مغز را مسدود میکند. این همچنین به عنوان ترومبوز یا آمبولی شناخته می شود. هنگامی که لخته یا آمبولی در دیواره سرخرگ مغز ایجاد میشود، در مورد ترومبوز صحبت میکنیم، و زمانی که این لخته در جای دیگری از بدن (مانند قلب) منشأ میگیرد و از طریق جریان خون عبور میکند تا به عروق مغز میرسد، از آمبولی صحبت میکنیم. .
سکته مغزی هموراژیک که به عنوان خونریزی نیز شناخته می شود، زمانی رخ می دهد که کمبود خون به مغز به دلیل پارگی رگ و خونریزی داخلی متعاقب آن ایجاد شود.

شروع علائم می تواند بسیار سریع باشد. علائم اصلی ایسکمی مغزی عبارتند از:
- تاری دید؛
- مشکل در کنترل عضلات؛
- اختلالات گفتاری
دو نوع ایسکمی مغزی وجود دارد:
- ایسکمی کانونی مغزی زمانی اتفاق میافتد که لخته خون یک رگ مغز را مسدود میکند، که جریان خون را به ناحیه خاصی از مغز کاهش میدهد و خطر مرگ سلولی را در آن ناحیه خاص افزایش میدهد. این ممکن است ناشی از ترومبوز یا آمبولی باشد.
- OMNC جهانی مغز. این زمانی اتفاق می افتد که جریان خون به مغز متوقف شود یا به میزان قابل توجهی کاهش یابد. این اغلب به دلیل ایست قلبی ایجاد می شود. اگر گردش خون کافی در مدت کوتاهی بازیابی شود، علائم ممکن است موقتی باشند.
فردی که از ایسکمی کانونی مغزی رنج میبرد، همچنان درجاتی از جریان خون به بخشی از مغز خواهد داشت، اما بیمار مبتلا به ایسکمی سراسری، هیچ جریان خونی در هیچ ناحیهای از مغز نخواهد داشت.
عوامل خطر
ایسکمی مغزی می تواند ناشی از انواع بیماری ها و ناهنجاری ها باشد، از جمله:
- ناهنجاری های عروقی. رگهای خونی میتوانند لختههایی ایجاد کنند که مانع گردش خون میشوند و باعث سکته میشوند. آنها همچنین می توانند پاره شوند یا باعث ناهنجاری های عروقی شوند که در آن عروق خونی به طور غیر طبیعی رشد می کنند.
- تروما در مغز. ضربه شدید سر همچنین می تواند باعث ایسکمی یا پارگی رگ های خونی شود و از رسیدن خون به مناطق خاصی از مغز جلوگیری کند.
- تاکی کاردی بطنی. یک سری ضربان قلب نامنظم ایجاد می کند که می تواند منجر به ایست قلبی شود و جریان اکسیژن را به طور کامل قطع کند.
- رسوب پلاک در شریان ها (آترواسکلروز). حتی تجمع کوچک پلاک می تواند باعث باریک شدن شریان ها شود و احتمال تشکیل لخته را افزایش دهد.
- لخته شدن خون. لخته های خون بزرگ نیز می توانند با مسدود کردن جریان خون باعث ایسکمی شوند.
- فشار خون پایین بعد از حمله قلبی. افت فشار خون، به عبارت دیگر، فشار خون بسیار پایین، معمولاً منجر به اکسیژن رسانی ناکافی بافت می شود.
- نقایص مادرزادی قلب. افرادی که دارای نقایص مادرزادی قلب هستند نیز ممکن است مستعد ایجاد لخته خون باشند.
- تومورها آنها باعث فشرده شدن رگ های خونی می شوند.
- کم خونی داسی شکل. این می تواند باعث ایسکمی مغزی به دلیل نقص در سلول های خونی شود. سلولهای خونی قلب راحتتر از سلولهای خون طبیعی منعقد میشوند و جریان خون به مغز را مسدود میکنند.

حتی وقفه های کوتاه مدت در خون رسانی می تواند باعث ایسکمی مغزی شود و به طور بالقوه منجر به وضعیتی به نام سکته مغزی ایسکمیک شود که در آن سلول های مغزی با خون کافی نکروزه می شوند و سمومی را آزاد می کنند که به سلول های اطراف آسیب می زند و باعث آسیب آنها و ترشح سموم می شود.
عوارض
هنگامی که ایسکمی مغزی شامل نواحی مسئول تنظیم عملکردهایی مانند تنفس، ضربان قلب و متابولیسم می شود، می تواند به تظاهرات اتونوم منجر شود.
قطع جریان خون به مغز برای چند دقیقه معمولاً منجر به آسیب دائمی مغز می شود. ساقه مغز نمی تواند پس از آسیب شدید بهبود یابد. آسیب خفیف مغزی ممکن است وضعیت را بدتر کند و نیاز به استفاده از ونتیلاتور برای تنفس داشته باشد.
رفتار
اگر درمان سریع ارائه شود، احتمال بهبودی امکان پذیر است. سایر بیماران ممکن است از آسیب مغزی رنج ببرند و برای یادگیری مهارت های خاصی نیاز به درمان داشته باشند. در برخی موارد، آسیب را می توان با درمان معکوس کرد و بیمار دچار ناتوانی دائمی خواهد شد.
جلوگیری
حمله ایسکمیک گذرا یک دوره کوتاه است که در آن جریان خون به رگ مغز به طور موقت متوقف می شود. تشخیص و درمان یک حمله ایسکمیک گذرا زمانی که رخ می دهد مهم است زیرا ممکن است بیمار در آینده در معرض خطر فلج میوکارد یا سکته باشد.
ایسکمی مغزی یا سکته مغزی ایسکمیک زمانی اتفاق میافتد که جریان خون به مغز کاهش مییابد یا فقدان جریان مییابد، که میزان اکسیژنی را که به اندام میرسد کاهش میدهد و تصویر هیپوکسی مغزی را مشخص میکند. هیپوکسی مغزی در صورت عدم شناسایی و درمان به محض بروز علائم، مانند خواب آلودگی، فلج دست ها و پاها و تغییر در گفتار و بینایی می تواند منجر به عوارض شود.
ایسکمی مغزی می تواند در هر زمانی از فعالیت بدنی یا حتی خواب رخ دهد و در افراد مبتلا به دیابت، آترواسکلروز و بیماری سلول داسی شکل شایع تر است. تشخیص را می توان بر اساس آزمایش های تصویربرداری مانند MRI و CT انجام داد.

2 نوع ایسکمی مغزی وجود دارد:
- که در آن یک لخته یک رگ خونی در مغز را مسدود میکند و از جریان خون به مغز جلوگیری یا کند میکند که میتواند منجر به مرگ سلولهای ناحیهای از مغز شود که مسدود شده است.
- جایی که کل خونرسانی به مغز مسدود شده است که در صورت عدم شناسایی و اصلاح سریع می تواند منجر به آسیب دائمی به بافت مغز شود.
علائم ایسکمی مغزی می تواند از چند ثانیه تا دوره های طولانی تری ادامه داشته باشد و ممکن است به شرح زیر باشد:
- ضعف در بازوها و پاها؛
- سرگیجه؛
- مور مور؛
- مشکلات گفتاری؛
- سردرد؛
- افزایش فشار خون؛
- مشکلات هماهنگی؛
- ضعف در یک یا هر دو طرف بدن.
علائم ایسکمی مغزی باید در اسرع وقت برای شروع درمان شناسایی شود، در غیر این صورت ممکن است آسیب دائمی مغز رخ دهد.
در ایسکمی گذرا مغزی، علائم موقتی است و کمتر از 24 ساعت طول می کشد، اما باید از نظر بالینی نیز درمان شود.
ایسکمی گذرا مغزی چیست؟
ایسکمی گذرا مغزی که سکته کوچک نیز نامیده می شود، زمانی رخ می دهد که یک دوره کوتاه کاهش جریان خون به مغز وجود داشته باشد که معمولاً حدود 24 ساعت طول می کشد و نیاز به مراقبت فوری دارد زیرا ممکن است نشانه ایسکمی مغزی شدیدتر باشد.
ایسکمی گذرا باید طبق توصیه های پزشکی و معمولاً با داروهای گشادکننده عروق درمان شود. تغییر در عادات غذایی و زندگی مهم است، از جمله ورزش بدنی و کاهش مصرف چربی و الکل و همچنین اجتناب از سیگار.
عواقب احتمالی ایسکمی مغزی
ایسکمی مغزی می تواند عوارضی مانند:
- آسیب دائمی مغز؛
- فلج تمام یا یک طرف بدن؛
- از دست دادن هماهنگی؛
- مشکل در بلع؛
- مشکلات در گفتار؛
- مشکلات عاطفی مانند افسردگی؛
- مشکلات بینایی؛
- شکنندگی استخوان؛
- ضعف یا فلج دست، پا یا صورت.

اثرات ایسکمی مغزی از فردی به فرد دیگر بسیار متفاوت است و به زمان شروع درمان بستگی دارد و اغلب برای بهبود کیفیت زندگی و پیشگیری از عوارض، مراجعه به فیزیوتراپ، گفتار درمانگر یا کاردرمان ضروری است.
علل ایسکمی مغزی ارتباط نزدیکی با سبک زندگی افراد دارد. بنابراین، افرادی که از تصلب شرایین، دیابت و فشار خون بالا رنج می برند، که بیماری های مرتبط با عادات غذایی هستند، بیشتر در معرض خطر ایسکمی مغزی هستند.
علاوه بر این، افرادی که به بیماری سلول داسی شکل مبتلا هستند نیز بیشتر از کاهش اکسیژن رسانی مغز رنج می برند زیرا شکل تغییر یافته گلبول های قرمز مانع از حمل صحیح اکسیژن توسط آنها می شود.
مشکلات مربوط به انعقاد مانند احتباس پلاکتی و اختلال در انعقاد نیز در بروز ایسکمی مغزی نقش دارند زیرا احتمال انسداد عروق مغزی زیاد است.
ایسکمی مغزی چگونه درمان و پیشگیری می شود؟
درمان ایسکمی مغزی بر اساس اندازه لخته و اثرات احتمالی روی فرد است و ممکن است استفاده از داروهای ذوب کننده لخته مانند آلتپلاز اندیکاسیون داشته باشد. درمان باید در بیمارستان انجام شود تا فشار خون و فشار داخل جمجمه کنترل شود و از عوارض احتمالی جلوگیری شود.
- تغذیه؛
- از غذاهای چرب باید اجتناب شود؛
- نمک؛
- انجام تمرینات بدنی؛
- نوشیدن مشروبات الکلی را متوقف کنید؛
- سیگار نکش.

برخی از درمانهای خانگی وجود دارند که میتوانند از سکته مغزی جلوگیری کنند، زیرا دارای خواصی هستند که باعث غلیظ شدن بیش از حد خون و تشکیل لخته میشوند.
اصطلاحات: انفارکتوس ایسکمیک، آپوپلکسی و غیره در زبان های مختلف به معنای کلمه "سکته مغزی" است که یک وضعیت بحرانی با شروع حاد است، شدت سکته به وسعت ناحیه آسیب دیده و عملکردهای کنترل شده توسط آن بستگی دارد. منطقه
سکته مغزی می تواند یک انفارکتوس ایسکمیک (انفارکتوس سفید) به دلیل عدم خونریزی باشد و ماهیت ترومبوتیک (25%) و آمبولیک (70%) داشته باشد. انفارکتوس قرمز - سکته مغزی هموراژیک (15-20٪) - این اصطلاح برای خونریزی داخل مغزی، کمتر به اشکال زیر عنکبوتیه یا مننژ (آنوریسم مغزی، بحران فشار خون شدید، آنژیوپاتی آمیلوئید) استفاده می شود.
طبقه بندی سکته مغزی بسته به ناحیه عروقی آسیب دیده:
- انفارکتوس خلفی به دلیل آسیب شناسی شریان های مهره ای.
- انفارکتوس لاکونار در یک شریان محیطی و عمیق رخ می دهد و بر تالاموس، کپسول داخلی یا ساقه مغز تأثیر می گذارد.
مغز در عملکردهای حیاتی مانند تنفس، هموستاز متابولیک، ریتم خواب، بلع، جویدن، حرکات چشم، شنوایی، حفظ تعادل، بیان گفتار، حساسیت صورت در صورت بیماری، برخی عملکردها ممکن است مختل شود، درگیر است.
تنه همچنین نوعی تقاطع مسیرهای عصبی است که حرکت و تنظیم آن، تون عضلانی و انواع مختلف حساسیت را تنظیم می کند، در حالی که از نظر بینایی، اختلالات میدان بینایی (ناحیه مزانسفالیک) باید در نظر گرفته شود. حساب، بلکه اپیزودهای حاد دیده شدن از دست دادن. اغلب این علامت شناسی "مسمومیت" نامیده می شود.
انفارکتوس عمیقی که کپسول داخلی را تحت تأثیر قرار می دهد، علائم همی پارزی طرف مقابل، کم و بیش گسترده، با یا بدون حساسیت (تمام یا بخشی از کپسول داخلی) را نشان می دهد.
ضایعات مغز میانی باعث سکته مغزی قابل توجهی می شود که تقریباً تمام نیمکره را تحت تأثیر قرار می دهد، همراه با فلج طرف مقابل با از دست دادن گفتار، آفازی حرکتی یا حسی. اگر نیمکره آسیب دیده غالب باشد، افراد متوجه نمی شوند که چه گفته می شود و دیوانه به نظر می رسند، در نتیجه قادر به دیدن میدان بینایی در یک طرف همی پارزی نیستند یا منجر به همی پلژی (کمبود قدرت) می شود.

سکته های مغزی که عمدتاً توسط آسیب شناسی عروقی ایجاد می شوند شامل عوامل خطر هستند که به دو دسته تقسیم می شوند:
- عوامل ثابت: سن، جنسیت، نژاد.
- عوامل قابل اصلاح: سیگار کشیدن، اعتیاد به الکل، چاقی، استفاده از داروهای ضد بارداری خوراکی، فشار خون بالا و بیماری فشار خون بالا همراه با هیپرتروفی بطن چپ، بیماری های آمبولیک قلبی مانند تنگی دریچه قلب، اندوکاردیت باکتریایی، استعداد ترومبوز ورید عمقی، سندرم مارفان، ویسکوزیته خون، هیپرکول دیابت شیرین، تغییرات انعقادی، میگرن همراه با اورا، واسکولیت همراه با بیماری هایی مانند لوپوس، سندرم شوگرن، آرتریت، سندرم کوگان و غیره.
واضح است که پیشگیری اولیه (یعنی اقداماتی که باید قبل از شروع بیماری انجام شود) شامل پیشگیری از بیماری ها از طریق سبک زندگی است که منجر به اجتناب از سیگار، الکل، استرس، استفاده از داروهای ضد بارداری یا در صورت لزوم نظارت دوره ای می شود. عوامل انعقادی و هرگونه آسیب ترومبوتیک. عدم تحرک، نمک اضافی، شکر، سیب زمینی، گوشت قرمز و سوسیس و کالباس نامطلوب است؛ ترجیحاً باید به ماهی رودخانه، سبزیجات و میوه های تازه داده شود.
درمان کافی بیماری های موجود مانند:
- دیابت؛
- نارسایی کلیه؛
- فشار خون؛
- برونشوپاتی انسدادی مزمن؛
- پوسیدگی دندان؛
- آنژین مکرر؛
- ورم لوزه.
بیماری هایی مانند نقایص مادرزادی یا اکتسابی قلب، نارسایی وریدی عمقی، نقص انعقاد خون که ممکن است نه تنها مستعد ترومبوز، بلکه باعث خونریزی نیز شود، کمبود اسید فولیک همراه با هیپرهموسیستئینمی، کم خونی همولیتیک.
ایسکمی مغزی یک بیماری ساده نیست. این یک بیماری قلبی عروقی است که می تواند به دو صورت ایجاد شود.
اینها ایسکمی مغزی است که به دلیل کاهش خون رسانی به مغز رخ می دهد و سکته مغزی هموراژیک که ورود خون به بافت مغز به دلیل آسیب به عروق مغزی است.

ایسکمی مغزی می تواند انواع مختلفی داشته باشد: یکی از آنها زمانی است که سکته مغزی به دلیل برخی بیماری ها مانند دیابت یا مشکلات ناشی از فشار خون بالا کنترل نشده رخ می دهد. در اینجا دیواره های شریان مغزی آسیب می بینند، آنها شروع به رشد بیش از حد پلاکت ها می کنند و چیزی را تشکیل می دهند که ترومبوز نامیده می شود و سپس به اصطلاح ترومبوز رخ می دهد.
این لخته در یکی از شاخه های شریان کاروتید داخلی است که در داخل مغز قرار دارد. پلاک به طور کامل در یک نقطه خاص گردش خون را مسدود می کند. اگر ادامه یابد، این کاهش جریان خون منجر به حمله قلبی یا آسیب دائمی مغز می شود.
این انسداد می تواند ناشی از یک پلاک باشد که چیزی نیست جز یک لخته خون که در فاصله ای از شریان آسیب دیده قرار دارد. ممکن است در سطح قلب یا رگهای بزرگ آن اندام باشد و برای لحظه ای جدا شود و با خون حرکت کند و جریان خون به رگهای دورتر مغز را مسدود کند.
یکی دیگر از بیماری هایی که می تواند باعث آسیب ایسکمیک شود، هیپوکسی است، یعنی کاهش غلظت اکسیژن خون که به مغز می رسد و این می تواند ناشی از کاهش فشار خون یا افت فشار خون باشد که می تواند ثانویه به انفارکتوس میوکارد باشد.
در این مورد، برون ده قلبی و گردش خون مغزی ممکن است کاهش یابد. اگر این اتفاق برای مدت طولانی رخ دهد، آسیب مغزی ایسکمیک دائمی رخ خواهد داد.
بیمارانی که ریسک فاکتورهای بالاتری دارند، افراد سیگاری و همچنین افرادی هستند که عادات غذایی نامناسبی دارند، از کلسترول، تری گلیسیرید و بیماران مبتلا به آسیب های قلبی رنج می برند.
در مورد عواقبی که ایسکمی می تواند ایجاد کند، همه اینها به اندازه رگ مسدود شده بستگی دارد.
یک رگ بزرگ بسته که دارای چندین شاخه است می تواند باعث انفارکتوس مغزی بزرگ شود. در این صورت به مرور زمان منجر به ناتوانی طولانی مدت خواهد شد.

وقتی صحبت از کشتی های کوچکی می شود که می توانند با گردش وثیقه تغذیه شوند، عواقب آن حداقل خواهد بود.
اثرات بستگی به ناحیه ای از مغز درگیر دارد. اگر این بیماری ناحیهای را که مربوط به گفتار است تحت تأثیر قرار دهد، ممکن است فرد بیحرف شود، اگر بر نواحی مانند حرکت، حس، شنوایی، بینایی تأثیر بگذارد، بیمار با اختلالات خاصی مواجه میشود و توانایی بیان ایدهها یا درک آنها را از دست میدهد.
بیماری های دژنراتیو عروق شریانی وجود دارد که می تواند همراه با آسیب شناسی دوران کودکی باشد، اما این بیماری بیشتر در بیماران مسن دیده می شود.
تظاهراتی که تمایل دارند رخ دهند و گاهی اوقات احساس میشوند، اما مورد توجه قرار نمیگیرند، شامل عدم تحمل غذایی، سرگیجه، سوء هاضمه، درد قفسه سینه و فشار خون بالا هستند، اما محدود به آن نمیشوند.
کارشناسان می گویند که زیاده روی در برخی از انواع غذاها مانند غذاهای چرب و دودی یا عاداتی مانند سیگار کشیدن یا نوشیدن الکل می تواند منجر به چنین بیماری شود.

هنگامی که موارد ایسکمی مغزی وجود دارد، پزشکان تمایل دارند از اقدامات کلی با هدف کنترل علل ایجاد کننده آن و بازگرداندن جریان اکسیژن به بافت آسیب دیده استفاده کنند. آنها همچنین ممکن است درمان جراحی را در موارد بیماری انسداد آترواسکلروتیک ارائه دهند.با این حال، بر اساس ویژگی های هر بیمار، پزشک ممکن است روش ها و آزمایش های خاصی را توصیه کند.
دانش مکانیسم های پاتوفیزیولوژیک به ما اجازه می دهد تا تغییرات تصویربرداری عصبی در مراحل مختلف ایسکمی مغزی و مکانیسم های عمل را که بسیاری از جنبه های درمانی بر آن استوار است، درک کنیم.
پاتوفیزیولوژی ایسکمی مغزی در ماده خاکستری و سفید مغز متفاوت است. در ماده خاکستری، انسداد عروق خونی باعث سکته مغزی ایسکمیک می شود. در ناحیه محیطی، تغییرات عملکردی در نورون ها رخ می دهد، اما با حفظ یکپارچگی ساختاری آنها برای مدتی. نفوذ کلسیم به سلول ها منجر به راه اندازی تعدادی از فرآیندهای بیوشیمیایی می شود که به مرگ نورون ها ختم می شود. در ماده سفید، از دست دادن ظرفیت انرژی، جهت پمپ های تبادل یونی را معکوس می کند و در نتیجه کلسیم وارد بافت ها می شود. انتشار GABA گیرنده های خاصی را فعال می کند که رشته های عصبی را از پیامدهای این پدیده محافظت می کند.
نتیجه گیری سکته مغزی حاد همراه با ایسکمی دارای مکانیسم دوگانه است: در ابتدا سیتوتوکسیک و سپس وازوژنیک است. هر دو عامل در افزایش آسیب عصبی ناشی از ایسکمی مغزی نقش دارند.
بیماری های قلبی عروقی شایع ترین علل ناتوانی عصبی هستند. بیشتر ضایعات عروقی مغز ثانویه به آترواسکلروز و فشار خون شریانی است.
انواع اصلی بیماری های مغزی عبارتند از:
- نارسایی مغزی به دلیل تغییرات گذرا در جریان خون.
- انفارکتوس مغزی ناشی از آمبولی یا ترومبوز شریان های داخل جمجمه ای یا خارج جمجمه ای.
- خونریزی پرفشاری خون مغزی و ساب عنکبوتیه پارانشیمی ناشی از آنوریسم مادرزادی.
- ناهنجاری شریانی وریدی، که ممکن است علائم ناشی از اثر توده ای، انفارکتوس یا خونریزی ایجاد کند.
علائم و نشانه های عصبی بیماری عروق مغزی منعکس کننده ناحیه ای از مغز است که آسیب دیده است. سکته مغزی ایسکمیک و خونریزی مغزی معمولاً به طور ناگهانی رخ می دهد و خونریزی معمولاً شروع حادتری دارد.

سندرم ایسکمیک
بر اساس آخرین آمار در کشور ما سالانه بیش از صد هزار مورد جدید ابتلا به این بیماری مشاهده می شود که در نتیجه ده ها هزار نفر نیازمند کمک های دولتی هستند.
سکته مغزی در حال حاضر علت اصلی مرگ در میان زنان و دومین عامل مرگ و میر در میان مردان است و همچنین علت اصلی ناتوانی و زوال عقل در بزرگسالان است.
یک سوم بیماران سکته مغزی در سه ماه آینده دچار زوال عقل می شوند. به طور خاص، از هر سه نفری که دچار سکته مغزی میشوند، یک نفر دچار ناتوانی شدیدی میشود که آنها را کاملاً به شخص دیگری وابسته میکند و بقیه، اگرچه نیازی به کمک مداوم ندارند، ممکن است عواقب آن را متحمل شوند.
این مشکلی است که به طور ناگهانی و در بیشتر موارد بدون علائم قبلی ظاهر می شود، بنابراین کنترل عادات زندگی مهم است.
عموم مردم باید از علائم بیماری که باعث می شود به زودی به پزشک مراجعه کنند، مانند از دست دادن قدرت، مشکل در صحبت کردن یا درک، از دست دادن ناگهانی بینایی، دوبینی، احساس سرگیجه یا درد شدید و غیرعادی در سر، آگاه باشند. .
علت: ترومبوز داخل مغزی یا آمبولی ناشی از پلاک آتروما ناشی از آرتریت، بیماری دریچه، اندوکاردیت یا فیبریلاسیون دهلیزی اغلب باعث انسداد شریان ایسکمیک می شود.
داروهای سمپاتومیمیک مانند کوکائین و آمفتامین می توانند باعث سکته مغزی ایسکمیک شوند.

استئوفیت های مهره ای می توانند باعث فشرده شدن شریان ها با خطر ایسکمی مغزی شوند و همچنین ممکن است شریان به دلیل نفوذ پلاک به لومن دچار تنگی شود.
عواملی که به آسیب شناسی کمک می کنند عبارتند از تصلب شرایین، بیماری قلبی، دیابت شیرین و پلی سیتمی.
در هر دو حالت، ترومبوز یا آمبولی، اگر محرومیت از اکسیژن و مواد مغذی از مغز ادامه یابد، باعث حمله قلبی می شود که می تواند منجر به آسیب مغزی و آسیب عصبی شود. ممکن است دائمی باشند.
رژیم غذایی غربیها حاوی گوشت قرمز فرآوریشده، غلات و قندهای تصفیهشده ممکن است با افزایش خطر انفارکتوس مغزی مرتبط باشد.
افرادی که از میگرن همراه با اورا رنج می برند، چهار برابر بیشتر در معرض سکته مغزی یا بیماری قلبی قبل از 45 سالگی هستند.طبق تحقیقات اخیر، صرف نظر از عوامل خطرزا مانند الکل، سیگار کشیدن یا استفاده از داروهای ضد بارداری خوراکی، باید مستعد کلی برای میگرن و بیماری قلبی وجود داشته باشد.
نوشیدن سه لیوان یا بیشتر از نوشیدنی های الکلی در روز، احتمال ایسکمی مغزی و آمبولی را تا 45 درصد افزایش می دهد.
بیش از 20 درصد از جمعیت بزرگسال از آپنه خواب رنج می برند و در صورت وقوع انفارکتوس مغزی، ارتباطی بین این توقف های مکرر تنفس در طول شب وجود دارد. در واقع، فراوانی آپنه به طور مستقیم با خطر عوارض بعد از انفارکتوس مغزی متناسب است.
درمان سکته مغزی به علت و نوع بیماری بستگی دارد. برای انفارکتوس مغزی که شایعترین نوع آن است، داروهایی که از لخته شدن خون جلوگیری میکنند و گردش خون را تسهیل میکنند، فقط در موارد منتخب تجویز میشوند.
استاتین ها اثربخشی خود را در درمان انفارکتوس میوکارد و سکته مغزی در بیماران دیابتی نشان داده اند. خطر سکته مغزی در بیماران مبتلا به دیابت II و دریافت آتورواستاتین 48 درصد کمتر است.

هدف دیگر جایگزینها کشتن ترومبهای داخل شریانی با عوامل ترومبولیتیک است که پلاسمینوژنهای بافتی مانند rt-PA را در سه ساعت اول و در موارد منتخب فعال میکنند.
جراحی محدود به موقعیتهای بسیار خاص است، مانند مداخله در شریانهای کاروتید، مشروط بر اینکه درجات خاصی از انسداد را نشان دهند و هیچ عواقب مهمی باقی نماند.
هر فرآیند ایسکمیک مغزی از ناپدید شدن علائم و علائم عصبی جلوگیری می کند، که در بیان آنها بسته به ناحیه آسیب دیده مغز متفاوت است. برای اینکه بتوان بیماری را مدیریت کرد، باید علت ایسکمی مغزی شناخته شود و درمان برای جلوگیری از عود آن شروع شود.
اگر خطر اپیزودهای جدید ایسکمی ادامه داشت، رانندگی توصیه نمی شود.
بیمارانی که داروهای ضد انعقاد مصرف می کنند باید از افزایش خطر خونریزی ناشی از ضربه های جزئی آگاه باشند و در هنگام رانندگی باید احتیاط کنند. توصیه می شود که راننده حرکات جانبی اجباری را انجام ندهد که باعث کاهش جریان خون مغزی می شود. آینه های پانوراما برای آسان کردن مانورها مفید هستند.

ایسکمی مغزی می تواند به طور غیر منتظره در مردان و زنان رخ دهد. با وجود شدت بیماری، درمان و پیشگیری را فراهم می کند.
ایسکمی زمانی اتفاق می افتد که به دلیل تصلب شرایین - ضخیم شدن و سفت شدن دیواره شریان - یا لخته شدن از قلب، گردش خون قطع یا کمبود داشته باشد. در این حالت، مشکلاتی در حرکت بدن و از دست دادن ناگهانی توانایی صحبت کردن وجود دارد. ضعف احتمالی بازوها و پاها. علائم فورا ظاهر می شوند.
عواقب آن چیست؟
این بستگی به ناحیه ای از مغز دارد که تحت تأثیر قرار گرفته است. این بیماری می تواند یک طرف بدن را فلج کند، گفتار را مختل کند یا بینایی را تحت تاثیر قرار دهد. این اثرات بسته به بهبودی موقت یا دائمی خواهند بود، یعنی هر چه سریعتر ایسکمی از بین برود، احتمال عدم عارضه بیشتر خواهد بود.
درمان با داروهایی است که لخته را حل می کند یا انسداد را کاهش می دهد. با این حال، داروها باید به صورت خوراکی مصرف شوند، به خصوص در سه ساعت اول پس از بروز مشکل. پس از این مدت، شانس بهبود کاهش می یابد.
چگونه از بیماری پیشگیری کنیم؟
کنترل فشار خون، دیابت و کلسترول خون بالا نکات اصلی هستند. همچنین با انجام تمرینات بدنی، دوری از چاقی و پیروی از درمان های تجویز شده توسط پزشک می توان به پیش آگهی مطلوب امیدوار بود.
ایسکمی حاد مغزی کاهش کامل یا جزئی جریان خون در ناحیه خاصی از مغز در نتیجه ترومبوز (لخته خونی که در داخل شریان یا ورید تشکیل میشود) یا آمبولی (جامد، مایع یا متشکل از باکتریهای گازی) است. یک قطره چربی، یک حباب هوا). آمبولی می تواند در یک شریان یا ورید کوچکتر گیر کند و گردش خون را مختل کند.
این کاهش جریان خون به این معنی است که اکسیژن و گلوکز به نورون ها نمی رسد. این ممکن است تغییرات شناختی و رفتاری ناشی از ایسکمی حاد مغزی را توضیح دهد.
هنگامی که خون رسانی به مغز قطع می شود، نورون ها تنها سه دقیقه زنده می مانند، نه بیشتر. اگر این آبیاری بازسازی نشود، نورون ها شروع به مردن می کنند. عوامل خطر برای این بیماری در درجه اول در دهه ششم زندگی رخ می دهد و شامل چربی خون (سطح بالای چربی در خون) و فشار خون (فشار خون بالا) است.
همچنین مشاهده شده است که مصرف مکرر الکل و دخانیات، سوء مصرف مواد مخدر به طور کلی و استفاده از داروهای ضد بارداری می تواند به تشکیل لخته خون و در نتیجه حمله ایسکمیک حاد مغزی کمک کند.
علاوه بر این، هنگامی که فردی دچار انفارکتوس قلبی می شود، قلب پمپاژ خون کافی به مغز را متوقف می کند و در نتیجه فرآیند ایسکمیک ایجاد می شود که می تواند منجر به سکته مغزی عروق مغزی شود.

همانطور که قبلاً گفته شد، این بیماری معمولاً در سن 60 سالگی ظاهر می شود و اگرچه در افراد جوان نادر است، افراد مبتلا به چاقی، چربی خون و فشار خون بالا مستعد ابتلا به آن هستند.
علائم یا نشانه های متعددی از وقوع قریب الوقوع حمله ایسکمیک مغزی حاد خبر می دهد. نکته اصلی این است که یک فرد با گفتار مشکل دارد زیرا کنترل گفتار خود را از دست می دهد.
وجود غیرمنتظره تیک عصبی پلک نیز می تواند نگران کننده باشد.سردرگمی و لرزش ممکن است. مدت درمان با هدف کاهش آسیب ناشی از حمله ایسکمیک حاد مغزی بسیار کوتاه است: سه ساعت. در واقع تنها دارویی که امروزه در کلینیک استفاده می شود فقط برای آن سه ساعتی تجویز می شود که از لحظه وقوع سکته حساب می شود، زیرا بعد از سه ساعت دارو به جای کمک به فرد می تواند آسیب برساند.
فقط سه دقیقه
ایسکمی حاد مغزی سومین و پنجمین علت مرگ و میر در مردان و زنان بالای 60 سال است. بر اساس مطالعات اپیدمیولوژیک جهانی، بیشتر کسانی که زنده میمانند با مشکلات راه رفتن، صحبت کردن، شنوایی و شناختی (یعنی توجه، فکر و حافظه) بسته به ناحیهای از مغز که منبع خون از دست داده است، باقی میمانند.

هنگامی که خون رسانی به مغز قطع می شود، نورون ها تنها برای سه دقیقه زنده می مانند، نه بیشتر. اگر جریان خون بازیابی نشود، نورون ها شروع به مردن می کنند. به نظر می رسد که پیش آگهی به سرعت کمک بستگی دارد.
رژیم غذایی سالم و ورزش
پس از یک حمله ایسکمیک مغزی حاد، برخی افراد وارد حالت نباتی می شوند. دیگران نمی توانند به تنهایی راه بروند یا حرکت کنند، یا صحبت کنند یا بنویسند، از نارساخوانی رنج می برند، یا تغییراتی در حافظه و شخصیت دارند. اما دیگران به طور غیرعادی سریع بهبود می یابند.
پاسخ بدن به یک عارضه عروق مغزی بسیار متغیر است و به ناحیه آسیب دیده مغز و وضعیت عمومی فرد مرتبط است.
شدت سکته مغزی ایسکمیک حاد مغزی در افرادی که رژیم غذایی سالم و کم چرب و ورزش را در طول زندگی خود دنبال کرده اند، در مقایسه با افرادی که دارای اضافه وزن یا چاق هستند، فشار خون بالا دارند و هرگز ورزش نکرده اند، کمتر است.
ویدئو "ONMK چیست"
در این ویدئو توضیح داده می شود که حادثه حاد عروق مغزی (ACVA)، علائم و پیامدهای آن چیست.
و کمی در مورد اسرار ...
آیا تا به حال سعی کرده اید به تنهایی از شر رگ های واریسی خلاص شوید؟ با توجه به این واقعیت که شما در حال خواندن این مقاله هستید، پیروزی به نفع شما نبود. و البته شما از نزدیک می دانید که چیست:
- بارها و بارها برای مشاهده قسمت بعدی رگهای عنکبوتی روی پاها
- صبح از خواب بیدار شوید و به این فکر کنید که برای پوشاندن رگ های متورم چه بپوشید
- هر روز عصر از سنگینی، برنامه، تورم یا وزوز در پاها رنج میبرید
- یک کوکتل دائما جوشان از امید برای موفقیت، انتظارات دردناک و ناامیدی از یک درمان ناموفق جدید

تحصیلات: بیمارستان بالینی موسسه بودجه دولتی فدرال، مسکو. زمینه فعالیت: جراحی عمومی...
من به عنوان یک پزشک هر روز با سوالات زیادی در مورد این عارضه عروقی مواجه می شوم و امروز تمام اطلاعات مهم در مورد این موضوع را در اینجا ارائه خواهم کرد.
تشخیص سکته مغزی (سکته مغزی) - چیست؟
"سکته مغزی" (از توهین لاتین) - به معنای واقعی کلمه "پرش، پرش"، به معنی "حمله، ضربه، حمله"، تشخیص "سکته مغزی" یک حادثه حاد عروق مغزی (CVA) است.
حادثه حاد عروق مغزی منجر به سکته مغزی وضعیتی است که با قطع جریان خون در هر یک از ساختارهای مغز به دلیل نارسایی حاد عروقی در یکی از رگهای مغزی همراه است. این منجر به اختلال دائمی عملکرد عصبی به دلیل مرگ بخشی از بافت عصبی می شود.
این یک بیماری با نرخ مرگ و میر بالا است و حدود 20 درصد از کل مرگ و میر ناشی از بیماری ها در روسیه را شامل می شود. حداقل 50 درصد از کسانی که دچار سانحه حاد عروق مغزی شده اند، از کار افتاده اند. میزان بروز این بیماری در روسیه بسته به منطقه، از 1 تا 5 به ازای هر 1000 نفر متغیر است. جمعیت شهری بیشتر مریض می شوند.
سکته مغزی اغلب ناتوان کننده است؛ بر اساس ثبت ملی سکته مغزی، این حداقل در 50٪ از موارد رخ می دهد. مرگ و میر حدود 30 درصد در 30 روز اول پس از سکته مغزی است و حدود نیمی از بیماران در طول یک سال می میرند.
بله، درست است، حمله قلبی ناحیه ای از بافت مرده در بدن انسان است که در نتیجه ایسکمی از بین رفته است.
حادثه حاد عروق مغزی.
همانطور که قبلاً نوشته شده است ، اساس سکته مغزی تصادف حاد عروق مغزی (ACVA) است - این دقیقاً همان چیزی است که تشخیص در عمل پزشکی به نظر می رسد و این فاجعه عروقی را مشخص می کند.
نمونه هایی از تشخیص های پزشکی که سکته مغزی را به عنوان پیامد سکته مغزی نشان می دهد:
تشخیص: “CVD. سکته مغزی از نوع ایسکمیک در حوضه شریان مغزی میانی چپ از 01/01/01 - سکته مغزی ایسکمیک
تشخیص: “CVD. سکته مغزی از نوع هموراژیک با تشکیل هماتوم داخل مغزی در لوب تمپورال چپ از 01/01/01 - سکته مغزی هموراژیک
هر بافت در بدن انسان نیاز خاص خود را به اکسیژن و مواد مغذی دارد که با خون از طریق شریان ها تامین می شود. بافت عصبی در بدن انسان متابولیسم بسیار فشرده ای دارد. شدت گردش خون در مغز یکی از بالاترینها در بدن است، این دقیقاً به دلیل نیاز زیاد به اکسیژن و مواد مغذی است. هنگامی که این دسترسی قطع می شود، ابتدا عملکرد سلول های عصبی (نورون ها) مختل می شود و سپس می میرند (اگر گردش خون بازسازی نشود).
ناحیه بافت عصبی مرده در واقع بستری برای سکته مغزی است. بافت مغز مرده نمی تواند وظایفی را که در ابتدا به آن اختصاص داده شده بود انجام دهد. ماهیت و درجه از دست دادن آنها تصویر بالینی پس از سکته را تعیین می کند. هر چه منطقه بزرگتر باشد، عملکردها به شدت آسیب می بینند. در مورد عواقب این تخلفات در سکته حاد، چیستی و همه پیامدهای آن در این پست بیشتر بخوانید.
شایع ترین عواقب سکته مغزی عبارتند از:
- اختلال گفتاری (مثلاً دیس آرتری)
- تاری دید
- کاهش قدرت و تحرک در اندام ها
- اختلال حسی
- اختلال در هماهنگی حرکات، که ممکن است منجر به بی ثباتی در هنگام راه رفتن و سرگیجه شود
- اختلال حافظه به دلیل نقص شناختی
ویژگی چنین اختلالاتی که سکته را از سایر بیماری های عروقی مغز متمایز می کند، تداوم آنها است - آنها بیش از 24 ساعت ادامه می یابند.
شرایطی وجود دارد که اختلال گفتاری ناگهانی یا کاهش قدرت و/یا حساسیت در نیمی از بدن خود به خود در عرض چند ساعت و گاهی چند دقیقه از بین می رود. در این شرایط، صحبت از یک اختلال گذرا در گردش خون مغزی است که دارای یک ویژگی بسیار مهم برای افرادی است که از بدبختی سکته مغزی جلوگیری کردهاند؛ در مقاله تشخیص حمله ایسکمیک گذرا در این باره بیشتر بخوانید. تشخیص: حمله ایسکمیک گذرا سکته مغزی نیست، اگرچه یک حادثه حاد عروق مغزی نیز هست.
تشخیص سکته مغزی ایسکمیک و هموراژیک - چیست؟
سکته مغزی ایسکمیک (سکته مغزی ایسکمیک) نوعی سکته مغزی است که در آن اختلال حاد گردش خون مغزی در نتیجه انسداد جریان خون به هر قسمت از مغز رخ می دهد که منجر به ایجاد ایسکمی حاد در هر ساختاری از مغز می شود. مغز همانطور که در بالا نوشتم، ما در مورد انفارکتوس مغزی صحبت می کنیم.
سکته هموراژیک (سکته مغزی هموراژیک) یک اختلال حاد گردش خون مغزی است که در اثر خونریزی داخل مغزی از یک رگ خونی آسیب دیده ایجاد می شود. پیامد این خونریزی ممکن است تشکیل هماتوم داخل مغزی محدود به بافت مغز یا خونریزی در فضای اطراف مغز باشد. مقاله جداگانه ای به سکته مغزی هموراژیک و همچنین سکته مغزی ایسکمیک اختصاص داده شده است؛ سکته مغزی هموراژیک - چیست و چگونه آن را درمان کنید و از آن خلاص شوید، در اینجا بیشتر بخوانید.
یعنی به بیان ساده، در مورد اول "انسداد" کشتی وجود داشت، در مورد دوم "ترکید".
سکته مغزی چقدر خطرناک است و بعد از سکته چه عواقبی می تواند داشته باشد؟
وضعیت اکثر افرادی که سکته مغزی کرده اند وخیم ارزیابی می شود. مغز دارای مراکز حیاتی است و اگر عملکرد آنها مختل شود، فرد اغلب می میرد یا با اختلالات شدید در عملکرد بدن مواجه می شود که گاهی اوقات آنها را از کار می اندازد.
پس از سکته مغزی، یک دوره بهبودی (توانبخشی پس از سکته مغزی) ضروری است که اهمیت آن کمتر از خود فرآیند درمان نیست و در حالت ایده آل بخشی جدایی ناپذیر از کل روند بهبودی پس از سکته مغزی است. در صورت بروز سکته مغزی برای توانبخشی چه باید کرد - چیست و روند توانبخشی چیست، در ادامه مقاله بهبودی اینجا بیشتر بخوانید.
درمان و توانبخشی.
درمان سکته مغزی تایید شده در بیمارستان انجام می شود. در محیط های شهری، اینها مراکز عروقی، بیمارستان های اورژانس، بیمارستان های چند رشته ای شهری و موسسات تحقیقاتی هستند. در ولایات، اینها شفاخانه های ولسوالی مرکزی و شفاخانه های کوچک روستایی متعددی هستند. درمان سکته مغزی یک مرحله بسیار مهم و مهم است، قبل از هر چیز برای امکان پیشگیری از حوادث مکرر عروق مغزی.
در روزهای اول بیماری، اولویت پیشگیری از عود سکته مغزی و تثبیت وضعیت فرد است.
مدت درمان در بیمارستان به طور متوسط 2 هفته است. دو هفته زمان یک سکته کوچک و بدون عارضه است. اگر سکته مغزی متوسط یا شدید باشد، دوره درمان ممکن است ماه ها طول بکشد، به خصوص اگر در دوره حاد سکته، یک دوره کما و یک دوره مراقبت های ویژه در بخش مراقبت های ویژه وجود داشته باشد.
به ندرت مواردی از بهبودی کامل پس از ترخیص از بیمارستان وجود دارد. در بیشتر موارد، عواقب پایدار باقی میمانند که نیازمند کمک واجد شرایط برای بازگرداندن و بازگرداندن فرد به زندگی عادی قبلیشان است.
اهمیت روند درمان توانبخشی کمتر از درمان در بیمارستان نیست. متأسفانه، در بیشتر موارد، پس از انجام درمان در بیمارستان، امکان بازیابی کامل عملکردهای از دست رفته وجود ندارد. اغلب، دوره توانبخشی به هیچ وجه انجام نمی شود، اگرچه ممکن است لازم باشد. در اکثریت قریب به اتفاق موارد، این به این دلیل است که اقوام و دوستان به سادگی در این مورد مطلع نشده بودند و اگر هم بودند، نمی دانستند کجا باید تحت توانبخشی قرار بگیرند و چگونه آن را انجام دهند.
درمان توانبخشی در یک بیمارستان اورژانس انجام می شود. طول دوره می تواند از 2-3 هفته تا چند ماه متفاوت باشد. این بستگی به عمق پیامدهایی دارد که در آن لازم است عملکردهای از دست رفته بازگردانده شوند.
چه چیزی خطر سکته مغزی را افزایش می دهد؟
1. فشار خون بالا (فشار خون شریانی). این شایع ترین علت حوادث حاد عروق مغزی است. بیشتر سکتهها در پس زمینه فشار خون بالا اتفاق میافتند و این برای هر دو نوع ایسکمیک و هموراژیک صدق میکند. در مورد ماهیت ایسکمیک، افزایش فشار خون به دلیل اسپاسمی که همراه با آن است، مجرای عروق مغزی را باریک می کند.
در صورت هموراژیک فشار مکانیکی بالایی روی دیواره رگ ایجاد می کند و دیر یا زود نمی تواند آن را تحمل کند و در این محل پاره می شود. البته برای پارگی رگ دلایل دیگری لازم است که دیواره آن را نازک کرده و خاصیت ارتجاعی آن را کاهش دهد. این به دلیل بیماری های عروقی است.
- آترواسکلروز عروق مغزی،
- بیماری های التهابی سیستمیک با آسیب به دیواره عروق
- بیماری های انکولوژیک
- ناهنجاری در ساختار عروق خونی با اختلال در ساختار و از دست دادن استحکام دیواره عروق
- مسمومیت مزمن اگزوژن (الکل، مواد مخدر)
2. عدم تحرک بدنی – سطح پایین فعالیت بدنی. این عامل نقش بسیار مهمی در افزایش خطر سکته دارد. با فعالیت بدنی متوسط و منظم، می توان تأثیر عوامل متعددی را در بروز سکته کاهش داد. :
- کاهش فشار خون
- کاهش سطح گلوکز و لیپوپروتئین در خون که می تواند در دیواره عروق رسوب کرده و به رشد پلاک آترواسکلروتیک کمک کند.
- حفظ خاصیت ارتجاعی دیواره عروقی
3. سیگار کشیدن. خطر سکته مغزی در افراد سیگاری 5 برابر بیشتر از افراد غیر سیگاری است و این به چندین عامل مربوط می شود.
استعمال دخانیات فشار خون را افزایش می دهد؛ در افراد سیگاری به طور متوسط بیشتر از افرادی است که سیگار نمی کشند.
- در افراد سیگاری، دیواره عروقی سریعتر خاصیت ارتجاعی خود را از دست می دهد و پلاک های کلسترول سریعتر روی آن رشد می کنند.
- سلول های مغزی بیشتر در حالت هیپوکسی طولانی مدت (کمبود هوا) قرار دارند.
4. عدم همزمانی و خستگی بیش از حد - اختلال در خواب و بیداری. موارد سکته مغزی که پس از دورههایی از کمبود یک دوره خواب به اندازه کافی قبل از دوره بیداری رخ میدهد، یک پدیده مکرر است. چنین سکته هایی اغلب به عنوان علت ناشناخته طبقه بندی می شوند.
آیا سکته مغزی حکم اعدام دارد؟
با ذکر این تشخیص، بسیاری از کسانی که آن را می شنوند، اگر نگوییم وحشت می کنند، نوعی اضطراب و ناراحتی درونی دارند. در واقع، اکثریت قریب به اتفاق جمعیت این تشخیص را با ناتوانی یا حتی مرگ مرتبط می دانند.
بیایید نگاهی دقیقتر بیندازیم تا ببینیم آیا واقعاً چنین است یا خیر.
موارد زیادی از بهبودی وجود دارد، اگر کامل نباشد، تقریباً کامل است.
در واقع، وضعیت به گونهای است که در همان بخش اعصاب فرد میتواند برای سکته مغزی درمان شود، فعالیت بدنی فقط با دستور پزشک محدود میشود و در بستر بستری است، حتی در داخل بخش بیمارستان قادر به حرکت مستقل نیست.
در حالت اول: بیمار بیمارستانی با آرامش و بدون تکیه گاه یا وسایل کمکی راه می رود. او حتی می تواند بدون پشتیبانی از نرده از پله ها بالا برود. گفتار حفظ می شود، کاملاً در زمان و مکان جهت گیری می کند. هماهنگی حرکات نیز مختل نمی شود. از نظر خارجی، هیچ نشانه ای از یک بیماری جدی وجود ندارد. از دست دادن عملکرد عصبی حداقل است و تظاهرات آن تنها با معاینه عصبی قابل تشخیص است.
در حالت دوم: فرد نمی تواند به طور مستقل حرکت کند، قدرت فقط در دست و پای چپ است، هماهنگی حرکات در آنها مختل می شود. او روی تخت بیمارستان است. او فقط می تواند کمی در رختخواب به یک طرف بچرخد. بالا بردن سر تخت باعث سرگیجه می شود. گفتار قابل فهم نیست، فقط بخشهای خاصی از آن قابل درک است. ارتباط کلامی - با حرکات و حالات چهره، به صورت انتخابی - به سوالات فردی پاسخ می دهد.
همانطور که می بینید، تفاوت بین موارد سکته مغزی می تواند بسیار زیاد باشد. علاوه بر این، هر دو در دوره حاد آن - 21 روز اول، و یک سال پس از سکته مغزی.
این تفاوت قبل از هر چیز به دلیل اندازه ضایعه در ماده مغز است. این یکی از مهم ترین عوامل تأثیرگذار بر عمق اختلال عواقب عصبی سکته مغزی است.
کانونهای درد از نظر قطر که در مکانهایی که مجاری عصبی بزرگ عبور میکنند یا در ناحیه ساقه مغز موضعی میشوند، از نظر عمق اختلالات عصبی و بهبودی از آنها پیش آگهی نامطلوبی دارند.
محل سکته مغزی نقش عمده ای در بهبودی دارد. علائم بارزتر آسیب مغزی زمانی رخ می دهد که منبع سکته در نزدیکی مسیرهای عصبی یا در ناحیه آنها قرار گیرد، حتی اگر اندازه آنها کوچک باشد. این در مورد محلی سازی ساقه مغز سکته نیز صدق می کند. با اندازه مساوی بافت عصبی مرده، عمق از دست دادن عملکرد زمانی که در ناحیه تنه موضعی شود بیشتر خواهد بود.
این به دلیل چگالی بالای هادی های عصبی واقع در اینجا اتفاق می افتد. خطر این محلی سازی به دلیل قرار گرفتن در این ناحیه تعداد زیادی از مراکز عصبی حیاتی از جمله مراکزی است که مسئول گردش خون، تنفس، هضم و سایر عملکردهای حیاتی بدن انسان هستند.
سکته مغزی امروز چیست؟
بنابراین، حادثه حاد عروق مغزی یک مشکل جدی در حفظ سلامت و فعالیت حیاتی جمعیت پس از یک مورد بیماری است. اکثر قربانیان این بیماری به دلایل اورژانسی در بیمارستان ها درمان می شوند. مراکز عروقی منطقه ای در دهه اخیر ظهور کرده اند.
در شهرهای بزرگ ممکن است چندین مورد از آنها وجود داشته باشد. ویژگی چنین مرکزی چیست؟ -این واقعیت که برای ارائه کمک به بیماران مبتلا به سکته "طراحی شده" است، امکان ترومبولیز وجود دارد (حل شدن لخته خون، اگر باعث یک حادثه حاد عروق مغزی در 4 ساعت اول شود). از دیگر شرایط اجباری برای بهره برداری از مرکز عروقی، حضور کارکنان تمام متخصصان لازم برای توانبخشی اولیه است. اینها عبارتند از: گفتار درمانگر، پزشک و مربی ورزش درمانی (کینزیوتراپیست)، کاردرمانگر (همه جا وجود ندارد).
در پزشکی به این تیم چند رشته ای می گویند. چنین مراکزی باید مجهز به دستگاه های SCT (توموگرافی کامپیوتری) باشند تا منبع سکته مغزی را شناسایی کرده و آن را به ایسکمیک و هموراژیک تمایز دهند. باید یک واحد مراقبت های ویژه عصبی و/یا یک واحد مراقبت های ویژه (ICU) وجود داشته باشد. همیشه همه چیز دقیقاً همانطور که در دستورات سازماندهی چنین مراکزی نوشته شده است نیست.
زمان کمک یک نکته بسیار مهم است؛ تشخیص به موقع سکته مغزی و اقدامات درمانی انجام شده می تواند شدت عواقب را کاهش دهد و گاهی اوقات اختلال عملکرد مداوم را از بین ببرد. متأسفانه، ایجاد مراکز عروقی تأثیر قابل توجهی بر این "زمان طلایی" نداشت. موارد بسیار زیادی از کمک در چنین مراکزی پس از 5 ساعت یا بیشتر وجود دارد - زمانی که یک حادثه حاد عروق مغزی قبلاً رخ داده است و کانون مداوم نکروز (انفارکتوس یا نکروز) در مغز تشکیل شده است. دلیل این امر دیر مراجعه خود بیماران و بار بیش از حد بیمارستان ها است.
بیمارستان ها در شهرهای بزرگ پر بار هستند و معاینه و تشخیص اغلب زمان زیادی می برد. در کل موضوع سازمانی است و متاسفانه به طور کامل حل نشده است. اما با این حال، هنوز برخی از تحولات مثبت وجود دارد. بسیاری از مردم نمی دانند که سکته مغزی امروز چیست و چه مشکلاتی برای درمان و بهبودی بر دوش خانواده و دوستان قرار می گیرد.
تشخیص سکته مغزی در پزشکی یک "پرچم قرمز" برای هر پزشکی است. بسیاری از مشکلات سلامتی که در سال های بعد از سکته مغزی ایجاد می شود با آن همراه است. متأسفانه، اغلب غیر منطقی است.
مشکل اصلی حل نشده امروز توانبخشی پس از سکته مغزی است - این در مورد خود بیماران و بستگان آنها صدق می کند. هنوز مراکز کافی وجود ندارد و صف ها برای مراکز موجود اغلب سال ها طول می کشد. مردم از چیستی سکته مطلع نیستند، این تشخیص باعث ترس و اضطراب می شود. همچنین ابهامات زیادی در مورد روش ها و زمان بهبودی وجود دارد که به نتایج مثبت بهبودی بعد از بیمارستان نمی افزاید.
تصادف حاد ایسکمیک عروق مغزی
تغییرات ناگهانی در جریان خون به مغز به عنوان اختلالات هموراژیک (خونریزی) و ایسکمیک طبقه بندی می شود. چنین تقسیم بندی برای انتخاب صحیح روش درمانی مهم است.
نام اختصاری کلاسیک آسیب شناسی در حوادث حاد عروق مغزی "سکته مغزی ایسکمیک" است. اگر خونریزی تایید شود، خونریزی در نظر گرفته می شود.
در ICD-10، کدهای ACME ممکن است بسته به نوع تخلف متفاوت باشد:
- G45 یک نام ثابت برای حملات گذرای مغزی است.
- I63 - برای ثبت آماری انفارکتوس مغزی توصیه می شود.
- I64 - گزینه ای است که برای تفاوت های ناشناخته بین انفارکتوس مغزی و خونریزی مورد استفاده قرار می گیرد، که در هنگام بستری شدن بیمار در شرایط بسیار جدی، درمان ناموفق و مرگ قریب الوقوع استفاده می شود.
فراوانی سکته های ایسکمیک 4 برابر بیشتر از سکته های هموراژیک است و بیشتر با بیماری های عمومی انسان مرتبط است. مشکل پیشگیری و درمان در برنامه های سطح ایالتی مد نظر است، زیرا 1/3 بیماران مبتلا به این بیماری در ماه اول فوت می کنند و 60 درصد از کارافتاده دائمی می مانند و نیازمند کمک های اجتماعی هستند.
چرا کمبود خون به مغز رخ می دهد؟
حادثه حاد ایسکمیک عروق مغزی اغلب یک آسیب شناسی ثانویه است و در پس زمینه بیماری های موجود رخ می دهد:
- فشار خون شریانی؛
- ضایعات عروقی آترواسکلروتیک گسترده (تا 55٪ موارد به دلیل تغییرات شدید آترواسکلروتیک یا ترومبوآمبولی از پلاک های واقع در قوس آئورت، تنه براکیوسفالیک یا شریان های داخل جمجمه ایجاد می شود).
- انفارکتوس میوکارد قبلی؛
- اندوکاردیت؛
- اختلالات ریتم قلب؛
- تغییرات در دستگاه دریچه ای قلب؛
- واسکولیت و آنژیوپاتی؛
- آنوریسم عروقی و ناهنجاری های رشدی؛
- بیماری های خونی؛
- دیابت قندی
تا 90 درصد بیماران تغییراتی در قلب و عروق اصلی گردن دارند. ترکیب این دلایل به شدت خطر ایسکمی را افزایش می دهد.
فشرده سازی احتمالی شریان مهره ای توسط فرآیندهای مهره ها
حملات گذرا اغلب ناشی از موارد زیر است:
- اسپاسم ساقه های مغز شریانی یا فشرده سازی کوتاه مدت شریان های کاروتید و مهره ای.
- آمبولیزاسیون شاخه های کوچک
عوامل خطر زیر می توانند این بیماری را تحریک کنند:
- سن سالمند و سالمند؛
- اضافه وزن؛
- اثر نیکوتین بر عروق خونی (سیگار کشیدن)؛
- استرس را تجربه کرد
اساس عوامل تأثیرگذار باریک شدن مجرای عروقی است که از طریق آنها خون به سلول های مغز جریان می یابد. با این حال، عواقب چنین سوء تغذیه ممکن است با توجه به موارد زیر متفاوت باشد:
ترکیبی از عوامل، شکل بیماری و علائم بالینی را تعیین می کند.
پاتوژنز اشکال مختلف ایسکمی حاد مغزی
حمله ایسکمیک گذرا قبلاً حادثه گذرا عروق مغزی نامیده می شد. این به عنوان یک فرم جداگانه شناخته می شود زیرا با اختلالات برگشت پذیر مشخص می شود؛ حمله قلبی زمان تشکیل را ندارد. معمولاً تشخیص به صورت گذشته نگر (پس از ناپدید شدن علائم اصلی) در عرض یک روز انجام می شود. قبل از این با بیمار به گونه ای رفتار می شود که گویی سکته کرده است.
نقش اصلی در ایجاد بحران های فشار خون مغزی به افزایش سطح فشار وریدی و داخل جمجمه ای با آسیب به دیواره رگ های خونی و انتشار مایع و پروتئین به فضای بین سلولی تعلق دارد.
تورم بافت مغز در این حالت وازوژنیک نامیده می شود
شریان تغذیه لزوماً در ایجاد سکته مغزی ایسکمیک نقش دارد. قطع جریان خون منجر به کمبود اکسیژن در ضایعه ای می شود که مطابق با مرزهای حوضه رگ آسیب دیده تشکیل شده است.
ایسکمی موضعی باعث نکروز ناحیه ای از بافت مغز می شود.
بسته به پاتوژنز تغییرات ایسکمیک، انواع سکته های ایسکمیک متمایز می شوند:
- آتروترومبوتیک - هنگامی ایجاد می شود که یکپارچگی پلاک آترواسکلروتیک مختل شود، که باعث بسته شدن کامل شریان های تغذیه داخلی یا خارجی مغز یا باریک شدن شدید آنها می شود.
- آمبولی قلبی - منبع ترومبوز رشدهای پاتولوژیک روی دریچه های اندوکارد یا قلب، قطعات لخته خون است، آنها با جریان خون عمومی (به ویژه هنگامی که فورامن اوال بسته نیست) پس از حملات فیبریلاسیون دهلیزی، تاکی آریتمی به مغز منتقل می شود. فیبریلاسیون دهلیزی در بیماران در دوره پس از انفارکتوس؛
- لکونار - اغلب زمانی رخ می دهد که عروق کوچک داخل مغزی در فشار خون شریانی آسیب می بینند، دیابت شیرین، با اندازه کوچک ضایعه (تا 15 میلی متر) و اختلالات عصبی نسبتاً جزئی مشخص می شود.
- همودینامیک - ایسکمی مغزی با کاهش کلی سرعت گردش خون و افت فشار در پس زمینه بیماری های مزمن قلبی، شوک قلبی.
در صورت بروز اختلالات همودینامیک، جریان خون در عروق مغز ممکن است تا حد بحرانی و کمتر از آن کاهش یابد.
ارزش توضیح نوع توسعه سکته های مغزی با علت ناشناخته را دارد. این اغلب زمانی اتفاق می افتد که دو یا چند دلیل وجود داشته باشد. مثلاً در بیمار مبتلا به تنگی شریان کاروتید و فیبریلاسیون پس از انفارکتوس حاد. باید در نظر داشت که بیماران مسن قبلاً دارای تنگی شریان های کاروتید در سمت اختلال مشکوک ناشی از تصلب شرایین به میزان تا نصف لومن رگ هستند.
مراحل انفارکتوس مغزی
مراحل تغییرات پاتولوژیک به طور مشروط متمایز می شوند؛ آنها لزوماً در هر مورد وجود ندارند:
- مرحله I - هیپوکسی (کمبود اکسیژن) نفوذپذیری اندوتلیوم عروق کوچک در ضایعه (مویرگ ها و ونول ها) را مختل می کند. این امر منجر به انتقال مایع و پروتئین از پلاسمای خون به بافت مغز و ایجاد ادم می شود.
- مرحله دوم - در سطح مویرگ ها، فشار همچنان کاهش می یابد، که عملکرد غشای سلولی، گیرنده های عصبی واقع بر روی آن و کانال های الکترولیت را مختل می کند. مهم است که همه تغییرات در حال حاضر قابل برگشت باشند.
- مرحله III - متابولیسم سلولی مختل می شود، اسید لاکتیک تجمع می یابد و انتقال به سنتز انرژی بدون مشارکت مولکول های اکسیژن (بی هوازی) اتفاق می افتد. این گونه اجازه نمی دهد تا سطح لازم زندگی سلول های عصبی و آستروسیت ها را حفظ کند. بنابراین متورم می شوند و باعث آسیب ساختاری می شوند. از نظر بالینی در تظاهرات علائم عصبی کانونی بیان می شود.
برگشت پذیری آسیب شناسی چیست؟
برای تشخیص به موقع، تعیین یک دوره برگشت پذیری علائم مهم است. از نظر مورفولوژیکی، این به معنای حفظ عملکردهای عصبی است. سلول های مغز در مرحله فلج عملکردی (پارابیوز) هستند، اما یکپارچگی و مفید بودن خود را حفظ می کنند.
ناحیه ایسکمیک بسیار بزرگتر از ناحیه نکروز است؛ نورون های موجود در آن هنوز زنده هستند
در مرحله برگشت ناپذیر، می توان ناحیه ای از نکروز را که در آن سلول ها مرده و قابل ترمیم نیستند، شناسایی کرد. در اطراف آن یک منطقه ایسکمیک وجود دارد. هدف درمان حمایت از تغذیه کافی نورون ها در این ناحیه و حداقل تا حدی بازیابی عملکرد است.
تحقیقات مدرن ارتباطات گسترده ای را بین سلول های مغز نشان داده است. انسان از تمام ذخایر و فرصت های زندگی خود استفاده نمی کند. برخی از سلول ها قادرند سلول های مرده را جایگزین کرده و عملکرد خود را انجام دهند. این روند کند است، بنابراین پزشکان معتقدند که توانبخشی بیمار پس از سکته مغزی ایسکمیک باید حداقل برای سه سال ادامه یابد.
علائم اختلالات گذرا گردش خون مغزی
پزشکان موارد زیر را در گروه حوادث گذرای عروق مغزی شامل میشوند:
- حملات ایسکمیک گذرا (TIA)؛
- بحران های فشار خون مغزی
ویژگی های حملات گذرا:
- مدت زمان از چند دقیقه تا یک روز متغیر است.
- هر دهم بیمار پس از TIA در عرض یک ماه دچار سکته مغزی ایسکمیک می شود.
- تظاهرات عصبی به شدت شدید نیستند.
- تظاهرات خفیف فلج پیازی (تمرکز در ساقه مغز) با اختلالات چشمی حرکتی ممکن است.
- تاری دید در یک چشم همراه با فلج (از دست دادن حس و ضعف) در اندام های طرف مقابل (اغلب با باریک شدن ناقص شریان کاروتید داخلی).
ویژگی های بحران های فشار خون مغزی:
- تظاهرات اصلی علائم مغزی است.
- علائم کانونی به ندرت رخ می دهد و خفیف است.
بیمار از:
- سردرد شدید، اغلب در پشت سر، شقیقه ها یا تاج سر؛
- حالت گیجی، سر و صدا در سر، سرگیجه؛
- حالت تهوع، استفراغ.
- سردرگمی موقت؛
- حالت هیجانی؛
- گاهی اوقات - یک حمله کوتاه مدت با از دست دادن هوشیاری، تشنج.
علائم سکته مغزی
سکته مغزی ایسکمیک به معنای بروز تغییرات برگشت ناپذیر در سلول های مغز است. در کلینیک، متخصصان مغز و اعصاب دوره های بیماری را تشخیص می دهند:
- حاد - از شروع علائم به مدت 2-5 روز ادامه می یابد.
- حاد - تا 21 روز طول می کشد.
- بهبودی زودرس - تا شش ماه پس از از بین بردن علائم حاد؛
- بهبودی دیرهنگام - از شش ماه تا دو سال طول می کشد.
- عواقب و اثرات باقی مانده - بیش از دو سال.
برخی از پزشکان به تشخیص اشکال کوچک سکته مغزی یا فوکال ادامه می دهند. آنها به طور ناگهانی ایجاد می شوند، علائم با بحران های مغزی متفاوت نیست، اما تا سه هفته طول می کشد، سپس به طور کامل ناپدید می شود. تشخیص نیز گذشته نگر است. در طول معاینه، هیچ ناهنجاری آلی یافت نشد.
ایسکمی مغزی علاوه بر علائم عمومی (سردرد، تهوع، استفراغ، سرگیجه) به صورت موضعی خود را نشان می دهد. ماهیت آنها به سرخرگی که از جریان خون "خاموش" شده است، وضعیت وثیقه ها و نیمکره غالب مغز بیمار بستگی دارد.
بیایید علائم ناحیه ای انسداد شریان های مغزی و خارج جمجمه ای را در نظر بگیریم.
اگر شریان کاروتید داخلی آسیب دیده باشد:
- بینایی در سمت رگ مسدود شده مختل می شود.
- حساسیت پوست در اندام ها و صورت در طرف مقابل بدن تغییر می کند.
- فلج یا فلج عضلانی در همان ناحیه مشاهده می شود.
- از دست دادن احتمالی عملکرد گفتار؛
- ناتوانی در درک بیماری خود (اگر تمرکز در لوب های جداری و اکسیپیتال قشر باشد).
- از دست دادن جهت گیری در قسمت هایی از بدن خود؛
- از دست دادن میدان های بینایی
باریک شدن شریان مهره ای در سطح گردن باعث می شود:
- از دست دادن شنوایی؛
- نیستاگموس مردمک چشم (تقوع در هنگام انحراف به پهلو)؛
- دوبینی
اگر تنگی در محل تلاقی شریان بازیلار رخ دهد، علائم بالینی شدیدتر است، زیرا آسیب مخچه غالب است:
- ناتوانی در حرکت؛
- اختلال در هضم؛
- گفتار خوانده شده؛
- نقض حرکات مفصل تنه و اندام.
اگر جریان خون کافی در شریان پایه وجود نداشته باشد، تظاهرات اختلالات بینایی و ساقه مغز (اختلال در تنفس و فشار خون) رخ می دهد.
اگر شریان مغزی قدامی آسیب دیده باشد:
- همی پارزی طرف مقابل بدن (از دست دادن یک طرفه حس و حرکت)، اغلب در پا.
- کندی حرکات؛
- افزایش تون عضلات فلکسور؛
- از دست دادن گفتار؛
- ناتوانی در ایستادن و راه رفتن
انسداد شریان میانی مغز بسته به آسیب شاخه های عمیق (تغذیه گره های زیر قشری) یا طولانی (نزدیک شدن به قشر مغز) با علائم مشخص می شود.
انسداد شریان مغزی میانی:
- هنگامی که تنه اصلی به طور کامل مسدود می شود، یک کمای عمیق رخ می دهد.
- عدم حساسیت و حرکت در نیمی از بدن؛
- ناتوانی در نگاه کردن به یک جسم؛
- از دست دادن میدان های بینایی؛
- از دست دادن گفتار؛
- ناتوانی در تشخیص سمت چپ از سمت راست
انسداد شریان مغزی خلفی باعث می شود:
- کوری در یک یا هر دو چشم؛
- دوبینی؛
- فلج نگاه؛
- تشنج؛
- لرزش بزرگ؛
- اختلال در بلع؛
- فلج در یک یا هر دو طرف؛
- اختلالات تنفسی و فشار خون؛
- کمای مغزی
هنگامی که شریان ژنیکوله اپتیک مسدود می شود، موارد زیر ظاهر می شود:
- از دست دادن حس در طرف مقابل بدن، صورت؛
- درد شدید هنگام لمس پوست؛
- ناتوانی در محلی سازی محرک؛
- ادراکات منحرف از نور، ضربه زدن.
- سندرم "دست تالاموس" - شانه و ساعد خم شده اند، انگشتان در فالانژهای انتهایی کشیده شده و در پایه خم می شوند.
اختلال در گردش خون در ناحیه تالاموس بینایی ناشی از موارد زیر است:
- حرکات فراگیر؛
- لرزش بزرگ؛
- از دست دادن هماهنگی؛
- اختلال در حساسیت در نیمی از بدن؛
- تعریق؛
- زخم بستر زودرس
در چه مواردی می توان به سکته حاد مشکوک شد؟
اشکال و تظاهرات بالینی فوق نیاز به بررسی دقیق دارد، گاهی اوقات نه توسط یک نفر، بلکه توسط گروهی از پزشکان با تخصص های مختلف.
در صورتی که بیمار تغییرات زیر را از خود نشان دهد، حادثه عروق مغزی بسیار محتمل است:
- از دست دادن ناگهانی حس، ضعف در اندام ها، صورت، به ویژه یک طرفه؛
- از دست دادن حاد بینایی، وقوع کوری (در یک چشم یا هر دو)؛
- مشکل در تلفظ، درک کلمات و عبارات، نوشتن جملات.
- سرگیجه، از دست دادن تعادل، اختلال در هماهنگی حرکات؛
- گیجی؛
- عدم حرکت در اندام ها؛
- سردرد شدید
معاینه اضافی به ما امکان می دهد تا علت دقیق آسیب شناسی، سطح و محل ضایعه عروق را تعیین کنیم.
هدف از تشخیص
تشخیص برای انتخاب روش درمانی مهم است. برای انجام این کار شما نیاز دارید:
- تایید تشخیص سکته مغزی و شکل آن؛
- شناسایی تغییرات ساختاری در بافت مغز، ناحیه کانونی، رگ آسیب دیده.
- به وضوح بین اشکال ایسکمیک و هموراژیک سکته مغزی تمایز قائل شوید.
- بر اساس پاتوژنز، نوع ایسکمی را برای شروع درمان اختصاصی در 3-6 اول تعیین کنید تا وارد "پنجره درمانی" شوید.
- ارزیابی اندیکاسیون ها و موارد منع ترومبولیز دارو.
استفاده از روش های تشخیصی در شرایط اضطراری عملاً مهم است. اما همه بیمارستان ها تجهیزات پزشکی کافی برای فعالیت شبانه روزی ندارند. استفاده از اکوآنسفالوسکوپی و مطالعات مایع مغزی نخاعی تا 20 درصد خطا ایجاد می کند و نمی توان از آن برای حل مشکل ترومبولیز استفاده کرد. در تشخیص باید از مطمئن ترین روش ها استفاده کرد.
کانون های نرم شدن در MRI امکان تشخیص افتراقی سکته های هموراژیک و ایسکمیک را فراهم می کند
تصویربرداری محاسباتی و رزونانس مغناطیسی به شما امکان می دهد:
- تشخیص سکته مغزی از فرآیندهای اشغال کننده فضا در مغز (تومورها، آنوریسم).
- اندازه و محل کانون پاتولوژیک را با دقت تعیین کنید.
- تعیین درجه ادم، اختلالات در ساختار بطن های مغز؛
- شناسایی مکان های خارج جمجمه تنگی؛
- تشخیص بیماری های عروقی که در ایجاد تنگی نقش دارند (آرتریت، آنوریسم، دیسپلازی، ترومبوز ورید).
توموگرافی کامپیوتری در دسترس تر است و مزایایی در مطالعه ساختار استخوان دارد. و تصویربرداری رزونانس مغناطیسی تغییرات در پارانشیم بافت مغز و اندازه ادم را بهتر تشخیص می دهد.
اکوآنسفالوسکوپی تنها می تواند نشانه هایی از جابجایی ساختارهای میانی را با یک تومور یا خونریزی بزرگ نشان دهد.
در طول ایسکمی، مایع مغزی نخاعی به ندرت لنفوسیتوز خفیف همراه با افزایش پروتئین را نشان می دهد. اغلب بدون تغییر. اگر بیمار خونریزی داشته باشد، ممکن است خون ظاهر شود. و با مننژیت - عناصر التهابی.
بررسی سونوگرافی عروق خونی - روش داپلروگرافی عروق گردن نشان می دهد:
- توسعه آترواسکلروز اولیه؛
- تنگی عروق خارج جمجمه؛
- کافی بودن اتصالات وثیقه؛
- وجود و حرکت آمبولی
سونوگرافی دوبلکس می تواند وضعیت پلاک آترواسکلروتیک و دیواره شریان را تعیین کند.
آنژیوگرافی مغزی در صورت امکان فنی برای اندیکاسیون های اورژانسی انجام می شود. به طور معمول، این روش در شناسایی آنوریسم ها و کانون های خونریزی زیر عنکبوتیه حساس تر در نظر گرفته می شود. به شما امکان می دهد تشخیص آسیب شناسی شناسایی شده در توموگرافی را روشن کنید.
سونوگرافی قلب برای تشخیص ایسکمی قلبی آمبولیک در بیماری قلبی انجام می شود.
الگوریتم معاینه
الگوریتم معاینه برای سکته مغزی حاد مشکوک طبق طرح زیر پیش می رود:
- معاینه توسط متخصص در اولین دقایق پس از پذیرش بیمار در بیمارستان، بررسی وضعیت عصبی، روشن شدن تاریخچه پزشکی.
- گرفتن خون و مطالعه انعقاد آن، گلوکز، الکترولیت ها، آنزیم های انفارکتوس میوکارد و سطح هیپوکسی.
- اگر امکان انجام MRI و CT وجود ندارد، سونوگرافی از مغز انجام دهید.
- سوراخ کردن ستون فقرات برای جلوگیری از خونریزی
رفتار
مهمترین اهمیت در درمان ایسکمی مغزی مربوط به فوریت و شدت آن در ساعات اولیه پذیرش است. 6 ساعت از شروع تظاهرات بالینی "پنجره درمانی" نامیده می شود. این زمان برای موثرترین استفاده از تکنیک ترومبولیز برای حل کردن لخته خون در رگ و بازگرداندن عملکردهای مختل شده است.
صرف نظر از نوع و شکل سکته مغزی، موارد زیر در بیمارستان انجام می شود:
- افزایش اکسیژن رسانی (پر شدن با اکسیژن) ریه ها و عادی سازی عملکرد تنفسی (در صورت لزوم از طریق انتقال و تهویه مکانیکی).
- اصلاح اختلال در گردش خون (ریتم قلب، فشار خون)؛
- عادی سازی ترکیب الکترولیت، تعادل اسید و باز؛
- کاهش ادم مغزی با تجویز دیورتیک ها و منیزیم؛
- تسکین بی قراری و تشنج با داروهای ضد روان پریشی خاص.
رژیم غذایی نیمه مایع برای تغذیه بیمار تجویز می شود، اگر بلع غیرممکن باشد، درمان تزریقی تجویز می شود. مراقبت مداوم، پیشگیری از زخم بستر، ماساژ و تمرینات غیرفعال به بیمار ارائه می شود.
توانبخشی از روزهای اول شروع می شود
این به شما امکان می دهد از عواقب منفی در قالب موارد زیر خلاص شوید:
- انقباضات عضلانی؛
- پنومونی احتقانی؛
- سندرم DIC؛
- آمبولی ریه؛
- آسیب به معده و روده.
ترومبولیز یک درمان اختصاصی برای سکته مغزی از نوع ایسکمیک است. این روش به شما امکان می دهد تا زنده ماندن نورون ها را در اطراف ناحیه نکروز حفظ کنید و تمام سلول های ضعیف شده را به زندگی برگردانید.
تجویز داروهای ضد انعقاد با مشتقات هپارین (در 3 تا 4 روز اول) شروع می شود. داروهای این گروه برای موارد زیر منع مصرف دارند:
- فشار خون بالا؛
- زخم معده؛
- رتینوپاتی دیابتی؛
- خون ریزی؛
- عدم امکان سازماندهی نظارت منظم بر لخته شدن خون.
پس از 10 روز آنها به داروهای ضد انعقاد غیرمستقیم روی می آورند.
داروهایی که متابولیسم را در نورون ها بهبود می بخشند عبارتند از گلایسین، کورتکسین، سربرولیزین، مکیدول. اگرچه آنها به عنوان مؤثر در پایگاه داده پزشکی مبتنی بر شواهد فهرست نشده اند، اما استفاده از آنها منجر به بهبود وضعیت می شود.
کرانیوتومی رفع فشار در صورت افزایش ادم در ناحیه ساقه مغز انجام می شود
بیماران ممکن است بسته به تظاهرات خاص نیاز به درمان علامتی داشته باشند: داروهای ضد تشنج، آرام بخش، مسکن.
عوامل ضد باکتری برای جلوگیری از عفونت کلیه و ذات الریه تجویز می شود.
پیش بینی
اطلاعات مربوط به پیش آگهی فقط برای انفارکتوس ایسکمیک در دسترس است؛ تغییرات دیگر نشان دهنده پیش سازهایی است که نشان دهنده افزایش خطر سکته مغزی است.
انواع آتروترومبوتیک و قلبی آمبولیک ایسکمی خطرناک ترین میزان مرگ و میر را دارند: در ماه اول بیماری، از 15 تا 25 درصد بیماران می میرند. سکته مغزی لاکونار تنها در 2 درصد از بیماران کشنده است. شایع ترین علل مرگ و میر:
- در 7 روز اول - ادم مغزی با فشرده سازی مراکز حیاتی.
- تا 40٪ از کل مرگ و میرها در ماه اول اتفاق می افتد.
- پس از 2 هفته - آمبولی ریه، پنومونی احتقانی، آسیب شناسی قلبی.
زمان بقای بیمار:
پس از این مدت، 16 درصد در سال فوت می کنند.
تنها 15 درصد از بیماران به سر کار باز می گردند
موارد زیر دارای علائم ناتوانی هستند:
- پس از یک ماه - تا 70٪ از بیماران؛
- شش ماه بعد - 40٪؛
- در سال دوم - 30٪.
سرعت بهبودی در سه ماه اول با افزایش دامنه حرکات قابل توجه است، در حالی که عملکرد پاها سریعتر از بازوها باز می گردد. بی تحرکی در دست ها بعد از یک ماه نشانه نامطلوبی است. گفتار پس از سالها بازسازی می شود.
فرآیند توانبخشی با تلاش های ارادی بیمار و حمایت عزیزان بیشترین تأثیر را دارد. عوامل پیچیده شامل سن بالا و بیماری قلبی است. مراجعه به پزشک در مرحله تغییرات برگشت پذیر به جلوگیری از عواقب جدی کمک می کند.
سکته مغزی ایسکمیک
سکته مغزی ایسکمیک یک اختلال حاد در خون رسانی به مغز است که در نتیجه قطع یا انسداد جریان خون ایجاد می شود. این بیماری با آسیب به بافت مغز و اختلال در عملکرد آن همراه است. اختلالات حاد گردش خون ایسکمیک مغز 80 درصد از سکته های مغزی را تشکیل می دهد.
سکته مغزی تهدیدی جدی برای افراد توانمند و مسن است که منجر به بستری طولانی مدت، ناتوانی شدید، هزینه های مالی زیادی برای دولت و وخامت کیفیت زندگی افراد آسیب دیده و اعضای خانواده آنها می شود.
سکته - بیماری قرن
هر ساله حدود 6 میلیون نفر در جهان به سکته مغزی مبتلا می شوند که حدود 4 میلیون نفر از آنها می میرند و نیمی از آنها معلول می مانند. تعداد بیماران در روسیه حداقل 450 هزار نفر در سال است. بدترین چیز این است که میزان ابتلا در حال افزایش است و سن افراد بیمار جوان تر می شود.
5 نوع سکته مغزی ایسکمیک بسته به مکانیسم منشا آن، یعنی پاتوژنز وجود دارد:
- ترومبوتیک. علت (یا علت) آترواسکلروز شریان های بزرگ و متوسط مغز است. پاتوژنز: یک پلاک آترواسکلروتیک مجرای رگ را باریک می کند، سپس پس از قرار گرفتن در معرض عوامل خاص، عارضه آترواسکلروز رخ می دهد: پلاک زخمی می شود، پلاکت ها شروع به نشستن روی آن می کنند و یک لخته خون تشکیل می دهد که فضای داخلی رگ را مسدود می کند. پاتوژنز سکته ترومبوتیک افزایش آهسته و تدریجی علائم عصبی را توضیح می دهد؛ گاهی اوقات بیماری می تواند در عرض 2 تا 3 ساعت در چندین دوره حاد ایجاد شود.
سکته ترومبوتیک معمولاً در پس زمینه آترواسکلروز ایجاد می شود
- آمبولیک. اتیولوژی - انسداد رگ با لخته خون که از اندام های داخلی می آید. پاتوژنز: یک لخته خون در سایر اندام ها تشکیل می شود، سپس می شکند و همراه با جریان خون وارد رگ مغز می شود. بنابراین، سیر ایسکمی حاد و سریع است و ضایعه اندازه چشمگیری دارد. شایعترین منبع لختههای خون قلب است؛ سکته قلبی با سکته قلبی، آریتمی قلبی، دریچههای مصنوعی، اندوکاردیت ایجاد میشود؛ در موارد کمتر، منبع لختههای خون پلاکهای آترواسکلروتیک در رگهای اصلی بزرگ است.
یکی از علل شایع انسداد عروق مغز آمبولی قلبی است.
- همودینامیک. پاتوژنز بر اساس نقض جریان خون از طریق عروق است. علت فشار خون پایین است، این پدیده را می توان با ضربان قلب آهسته، ایسکمی عضله قلب، در هنگام خواب و ماندن طولانی مدت در وضعیت عمودی مشاهده کرد. شروع علائم می تواند سریع و آهسته باشد، این بیماری هم در حالت استراحت و هم در هنگام بیداری رخ می دهد.
- لاکونار (اندازه ضایعه از 1.5 سانتی متر تجاوز نمی کند). علت - آسیب به شریان های کوچک به دلیل فشار خون بالا، دیابت. پاتوژنز ساده است - پس از انفارکتوس مغزی، حفره های کوچک در عمق آن ظاهر می شوند، دیواره عروق ضخیم می شود یا مجرای شریان به دلیل فشرده سازی مسدود می شود. این ویژگی دوره را توضیح می دهد - فقط علائم کانونی ایجاد می شود ، هیچ نشانه ای از اختلالات مغزی وجود ندارد. سکته مغزی لاکونار اغلب در مخچه، ماده سفید مغز، ثبت می شود.
سکته مغزی لاکونار معمولاً نتیجه فشار خون شریانی است
- رئولوژیکی. اتیولوژی یک اختلال لخته شدن خون است که با هیچ بیماری خون یا سیستم عروقی مرتبط نیست. پاتوژنز - خون غلیظ و چسبناک می شود، این وضعیت از ورود آن به کوچکترین عروق مغز جلوگیری می کند. در طول بیماری، اختلالات عصبی و همچنین مشکلات مرتبط با اختلالات انعقادی خون به منصه ظهور می رسد.
شایع ترین علل سکته مغزی ایسکمیک ترومبوز و آمبولی است.
انواع سکته با توجه به میزان افزایش علائم عصبی
بسته به سرعت شکل گیری و طول مدت تداوم علائم، 4 نوع متمایز می شود:
- میکروسکته یا حمله ایسکمیک گذرا، ایسکمی گذرا مغزی. این بیماری با شدت خفیف مشخص می شود، همه علائم بدون اثری در عرض 1 روز ناپدید می شوند.
- سکته جزئی. همه علائم بیش از 24 ساعت اما کمتر از 21 روز باقی می مانند.
- سکته مغزی ایسکمیک پیشرونده با پیشرفت تدریجی علائم اصلی عصبی - طی چند ساعت یا روز، گاهی اوقات تا یک هفته، متمایز می شود. پس از این، سلامت فرد بیمار یا به تدریج ترمیم می شود یا ناهنجاری های عصبی ادامه می یابد.
- سکته مغزی کامل علائم بیش از 3 هفته باقی می ماند. معمولاً یک انفارکتوس مغزی ایجاد میشود که پس از آن گاهی اوقات مشکلات جسمی و روانی شدید باقی میماند. با یک سکته مغزی بزرگ، پیش آگهی ضعیف است.
درمانگاه
- اختلالات حرکتی با شدت های مختلف. اختلال عملکرد مخچه: عدم هماهنگی، کاهش تون عضلانی.
- اختلال در تلفظ خود و درک گفتار دیگران.
- اختلال بینایی.
- اختلالات حسی.
- سرگیجه، سردرد.
- نقض فرآیندهای حفظ، ادراک، شناخت. شدت آن به اندازه ضایعه بستگی دارد.
کلینیک بستگی به علت بیماری، اندازه و محل ضایعه دارد. شایان ذکر است که بین انفارکتوس لکونار، ضایعات شریان های مغزی کاروتید، قدامی، میانی، خلفی و ویلوس تمایز قائل می شود؛ توجه ویژه ای به ایسکمی ناحیه ورتبروبازیلار می شود.
سکته مغزی ایسکمیک ناحیه ورتبروبازیلار (VBB)
شریان های مهره ای در قاعده مغز به شریان بازیلار ادغام می شوند
دو شریان مهره ای، با هم ادغام می شوند، یک پایه، یعنی اصلی را تشکیل می دهند. با نارسایی عروقی این شریان ها، دو بخش مهم مغز به طور همزمان تحت تأثیر قرار می گیرند - ساقه مغز و مخچه. مخچه مسئول هماهنگی، تعادل و تناسب عضلات بازکننده است. اختلال عملکرد مخچه را می توان "سندرم مخچه" نامید. ساقه مغز شامل 12 هسته عصبی جمجمه ای است که وظیفه بلع، حرکت چشم، جویدن و تعادل را بر عهده دارند. پس از سکته مغزی در ساقه مغز، این عملکردها ممکن است به درجات مختلف مختل شوند. در سکته های ایسکمیک، اختلال عملکرد کانونی مخچه در ترکیب با علائم آسیب ساقه مغز غالب است.
علائم نارسایی حاد عروقی شریان های مهره ای: در نتیجه آسیب به مخچه، عدم تعادل و هماهنگی حرکات رخ می دهد؛ اگر مخچه آسیب ببیند، تون عضلانی کاهش می یابد؛ در نتیجه آسیب به مخچه، نقض می شود. هماهنگی حرکات ماهیچه ای هنگامی که تنه آسیب می بیند، اختلالات چشمی، فلج عصب صورت، فلج اندام ها (سندرم متناوب)، حرکت آشفته کره چشم، همراه با حالت تهوع، استفراغ و سرگیجه ظاهر می شود و فرد دچار مشکل در شنوایی می شود. تنه همچنین رفلکس های جویدن و بلع را تنظیم می کند.
با آسیب همزمان به شریان های پایه یا هر دو مهره، سیر بیماری بدتر می شود، فلج هر دو دست و پا و کما مشاهده می شود.
سیر TIA با آسیب به قسمت داخل جمجمه شریان مهره ای و شریان مخچه خلفی شدید نیست، با نیستاگموس، سرگیجه همراه با استفراغ و تهوع، اختلال در حساسیت صورت، تغییر در درک درد و دما ظاهر می شود.
تشخیص
تاکتیک های درمانی بر اساس نوع سکته مغزی تعیین می شود
برای انتخاب یک رژیم درمانی، تعیین شکل اختلال حاد عروقی بسیار مهم است، زیرا تاکتیک های پزشکی برای خونریزی و ایسکمی تفاوت های جدی دارند.
تشخیص حوادث ایسکمیک عروق مغزی با معاینه پزشکی با در نظر گرفتن علائم اصلی بیماری و عوامل خطر موجود آغاز می شود. پزشک به قلب و ریه ها گوش می دهد، فشار هر دو بازو را اندازه می گیرد و قرائت ها را با هم مقایسه می کند. برای روشن شدن اختلالات عصبی و تعیین شدت آن، معاینه توسط متخصص مغز و اعصاب ضروری است.
برای تشخیص اورژانسی و پیدا کردن علت بیماری، یک معاینه اولتراسوند از بستر عروقی مغز و یک الکتروانسفالوگرام انجام میشود؛ آنژیوگرافی به شما امکان میدهد با دقت بیشتری تغییرات سیستم عروقی مغز را مشاهده کنید - کنتراست به داخل تزریق میشود. از عروق و عکسبرداری با اشعه ایکس؛ اغلب لازم است که MRI و سی تی اسکن مغز انجام شود. علاوه بر این، تشخیص سکته مغزی ایسکمیک باید شامل آزمایش خون از انگشت و ورید، آزمایش انعقاد و آزمایش کلی ادرار باشد.
جلوگیری
پیشگیری از حوادث ایسکمیک عروق مغزی با هدف حذف عوامل خطر و درمان بیماری های همراه است. پیشگیری اولیه با هدف جلوگیری از اولین حمله در زندگی است، پیشگیری ثانویه با هدف جلوگیری از عود سکته مغزی است.
سازمان بین المللی بهداشت فهرستی از اقدامات پیشگیرانه را ایجاد کرده است:
- ترک سیگار. پس از ترک سیگار فعال و غیرفعال، خطر ابتلا به سکته مغزی به میزان قابل توجهی کاهش مییابد، حتی در افراد مسنتری که در تمام دوران بزرگسالی خود سیگار کشیدهاند.
- ترک الکل. مصرف الکل حتی در حد اعتدال نیز توصیه نمی شود، زیرا هر فردی مفهوم خاص خود را از اعتدال دارد. برای افرادی که قبلاً در زندگی خود دچار اختلال حاد خون رسانی مغزی شده اند، الکل را کاملاً ترک کنید.
- فعالیت بدنی. فعالیت بدنی منظم حداقل 4 بار در هفته بر وزن، وضعیت سیستم قلبی عروقی و ترکیب چربی خون فرد بیمار تأثیر مثبت خواهد داشت.
- رژیم غذایی. رژیم غذایی شامل مصرف متوسط چربی است، توصیه می شود چربی های حیوانی را با چربی های گیاهی جایگزین کنید، کربوهیدرات های ساده کمتر مصرف کنید، فیبر، پکتین، سبزیجات، میوه ها و ماهی بیشتر مصرف کنید.
- کاهش وزن اضافی بدن. کاهش وزن باید با کاهش محتوای کالری غذا، ایجاد یک رژیم غذایی 5-6 روزانه و افزایش فعالیت بدنی حاصل شود.
- عادی سازی فشار خون موثرترین پیشگیری از سکته مغزی ایسکمیک است. با فشار خون سالم، خطر ابتلا به سکته اولیه و مکرر کاهش می یابد و عملکرد قلب عادی می شود.
- تنظیم سطح قند خون در صورت ابتلا به دیابت ضروری است.
- برای بازیابی عملکرد قلب ضروری است.
- به زنان توصیه می شود از داروهای ضد بارداری حاوی مقادیر زیادی استروژن اجتناب کنند.
- پیشگیری از مواد مخدر پیشگیری ثانویه از سکته مغزی ایسکمیک لزوماً باید حاوی داروهای ضد پلاکت و ضد انعقاد باشد - آسپرین، کلوپیدوگرل، دیپیرادامول، وارفارین.
اقدامات دارویی برای پیشگیری ثانویه
با پیروی از اقدامات پیشگیرانه ذکر شده برای مدت طولانی، می توانید خطر ابتلا به هر گونه بیماری سیستم قلبی عروقی را کاهش دهید.
75 درصد سکتههای مغزی اولیه هستند، به این معنی که با رعایت اقدامات پیشگیرانه میتوان میزان کلی سکته را کاهش داد.
پیش بینی
شانس نتیجه مطلوب برای هر فرد متفاوت است و با توجه به اندازه و محل ضایعه تعیین می شود. بیماران پس از ایجاد ادم مغزی، جابجایی ساختارهای داخلی مغز می میرند. 75 تا 85 درصد بیماران تا پایان سال اول، 50 درصد بعد از 5 سال و تنها 25 درصد بعد از 10 سال شانس زنده ماندن دارند. مرگ و میر در سکته های ترومبوتیک و قلبی آمبولیک بیشتر است و در نوع لاکونار بسیار کم است. میزان بقای پایین در افراد مسن، بیماران فشار خون بالا، سیگاری ها و مصرف کنندگان الکل، افراد پس از حمله قلبی و آریتمی. اگر علائم عصبی بیش از 30 روز ادامه داشته باشد، شانس بهبودی خوب به سرعت کاهش می یابد.
در 70 درصد از افراد زندهمانده، ناتوانی به مدت یک ماه ادامه مییابد، پس از آن فرد به زندگی عادی بازمیگردد، 15 تا 30 درصد از بیماران پس از سکته مغزی برای همیشه ناتوان میمانند، و همین تعداد از افراد، شانس ابتلا به سکتهی مکرر را دارند.
بیمارانی که دچار سکته مغزی کوچک یا سکته مغزی جزئی شده اند، این شانس را دارند که زودتر سر کار بروند. افراد مبتلا به سکته مغزی ممکن است پس از یک دوره نقاهت طولانی به محل کار قبلی خود بازگردند یا اصلاً برنگردند. برخی از آنها می توانند به محل قبلی خود بازگردند، اما به یک کار آسان تر.
با کمک به موقع، انتخاب صحیح درمان و توانبخشی، می توان کیفیت زندگی بیمار را بهبود بخشید و توانایی کار را بازیابی کرد.
سکته یک بیماری ارثی، کروموزومی و اجتناب ناپذیر نیست. در بیشتر موارد، سکته مغزی نتیجه تنبلی مزمن انسان، پرخوری، سیگار کشیدن، اعتیاد به الکل و بی مسئولیتی در برابر تجویز پزشک است. از زندگی لذت ببرید - صبح بدوید، به باشگاه بروید، غذاهای سبک طبیعی بخورید، زمان بیشتری را با فرزندان و نوه های خود بگذرانید، تعطیلات را با کوکتل های بدون الکل خوشمزه بگذرانید و نیازی به آشنایی با علل و آمار نخواهید داشت. سکته.